Consultatie (huis)arts bij:
- een mogelijk diepe tweede- of derdegraadsbrandwond (blaren, wond met witte of gele verkleuring) of brandwonden met een arbitrair oppervlak van een halve hand van degene die zich heeft verbrand of groter
- brandwonden in het gezicht, op de handen, de voeten, het perineum of de geslachtsdelen en rondom de ledematen
- twijfel over de aard en ernst van de verbranding, vooral bij een baby of kleuter
Adviseer vóór consultatie om de wond al thuis te bedekken met plastic huishoudfolie (losjes aanbrengen en niet strak om het lichaamsdeel wikkelen om afknelling te voorkomen), een schone doek of (paraffine- of vaseline)gaas.
Oorzaken
- Contact met heet water of vet: een theepot of frituurpan die omvalt, te heet badwater of spetterende bakboter.
- Direct vuur of een heet voorwerp zoals een kachel, hete ovenschaal of kookplaat.
- Sommige schoonmaakmiddelen of afbijtmiddelen. Als deze middelen per ongeluk worden gedronken, kunnen de mond en slokdarm ernstig verbranden.
- Bij te lang of onbeschermd zonnen of onder de zonnebank liggen.
- Elektriciteit kan plaatselijk (op het aanrakingspunt) diepe verbranding geven. Bij elektrische hoogspanning kunnen zenuwbanen, hart en luchtwegen beschadigen.
- Uw keel en longen kunnen verbranden door het inademen van stoom of hete lucht.
Diagnose
Anamnese
- aard en toedracht van het ongeval en het ontstaan van de brandwond:
– vuur (steekvlam), elektrisch, heet water, heet vet, chemisch (welk product?) - grootte en diepte van de brandwond: groter dan een halve hand van de patiënt, blaar of wond
- aanwijzingen voor inhalatieletsel of inhalatie van toxische stoffen, vooral bij brand in een afgesloten ruimte of als de patiënt omgeven was door vuur
- bijkomend letsel (door trauma)
- de genomen 1e maatregelen om de verbranding te stoppen
Lichamelijk onderzoek
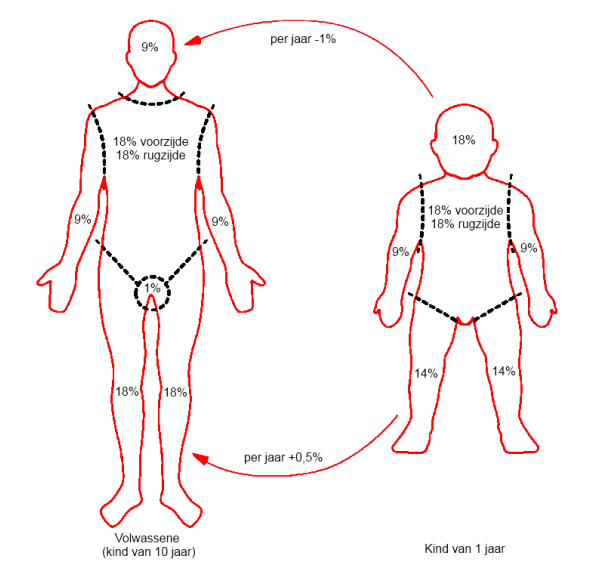
het oppervlak van de brandwond met de handmethode of de Regel van 9
-
- Bij een eerstegraadsbrandwond is bepaling van het oppervlak niet mogelijk en niet nodig.
- Tel bij beide methoden – de handmethode en de Regel van 9 – een eerstegraadsbrandwond niet mee.
- Gebruik bij een geschat tweede- of derdegraadsbrandwondoppervlak < 10% of bij brandwonden op verschillende lokalisaties op het lichaam de handmethode.
De hand van de patiënt zelf inclusief gesloten vingers is ongeveer 1% van het totale lichaamsoppervlak. Bij vrouwen of obesitas kan met de handmethode dit oppervlak worden overschat en bij kinderen ≥ 5 jaar kan het worden onderschat. - Gebruik de (leeftijdsspecifieke) Regel van 9 bij een geschat brandwondoppervlak ≥ 10%.
Figuur 1: Leeftijdsafhankelijke Regel van 9

de bovenste luchtwegen bij het vermoeden van inhalatie van hete gassen of dampen (verbrande neusharen, heesheid, rode gezwollen uvula of farynxbogen, stridor).
bij het vermoeden van inhalatie van giftige gassen:
-
- de ademhaling: dyspneu, ophoesten sputum met roet, expiratoir piepen, tekenen van respiratoir falen
- het bewustzijn: een verlaagd bewustzijn is CO-intoxicatie tot het tegendeel is bewezen
Brandwond door mishandeling of verwaarlozing
- Denk vooral bij kinderen ook aan toegebracht letsel of verwaarlozing. Wees alert bij:
- een delay in presentatie
- een vaag of inconsistent verhaal
- een onduidelijke toedracht
- andere tekenen van letsel (blauwe plekken, fracturen)
- Denk aan brandwonden door contact met hete voorwerpen bij:
- verscheidene brandwonden
- een brandwond waarbij een duidelijke ‘afdruk’ van een voorwerp zichtbaar is
- contactbrandwond op een plaats die niet past bij een kind van die leeftijd dat per ongeluk in contact was gekomen met de gemelde warmtebron, zoals een contactbrandwond op de rug of borst bij een baby
- circulaire brandwonden met diepe kraters die (in grootte) overeenkomen met sigaretverbrandingen
- Denk aan brandwonden door contact met hete vloeistoffen bij:
- brandwonden door onderdompeling; hierbij bestaat een scherpe bovengrens
- geïsoleerde brandwond(en) op de billen, op het perineum of aan de onderste extremiteiten.
Beleid
Aanpak direct na verbranding
- Bij elke verbranding is direct 10-20 minuten koelen onder stromend lauw water (15-30 graden Celsius).
- Verwijder zo mogelijk de kleding maar laat kleding die aan de brandwond kleeft gewoon zitten.
- Raak een brandwond als het kan niet aan om de kans op een infectie klein te houden.
- Smeer geen zalf op brandwonden.
- Afdekken van een droge, rode plek is niet nodig. Als de wond open is of als er blaren zijn, doe er dan tijdelijk een vet gaas op of plastic huishoudfolie. Zo kan er geen vuil bij komen. Ook gewoon verband of een schone theedoek kan, maar die kunnen vrij snel aan de wond vastkleven.
Verwijzing
Spoedcriteria brandwonden
Verwijs met spoed bij:
- symptomen van inhalatieletsel, zoals heesheid, stridor, dyspneu, verlaagd bewustzijn
- chemisch letsel door een potentieel gevaarlijke of onbekende stof (overleg met Nationaal Vergiftigingen Informatie Centrum (NVIC)
- blootstelling aan hoogspanning
- verbrand oppervlak (niet-eerstegraads) ≥ 5% bij een kind of ≥ 10% bij een volwassene
verder bij:
- derdegraadsbrandwond(en)
- diepe tweedegraadsbrandwonden met een groot oppervlak (arbitrair 0,5% tot 1% van het totale lichaamsoppervlak) in het gelaat of op de handen, de voeten, de genitaliën, het perineum of ter plaatse van gewrichten
- brandwonden rondom de gehele hals, romp of ledematen
- brandwonden met een ander begeleidend trauma of ernstig letsel
- brandwonden als gevolg van kindermishandeling of -verwaarlozing (of bij het vermoeden van een dergelijk gevolg)
- brandwonden die in 2 weken onvoldoende tekenen van genezing laten zien
Behandeling verschillende brandwonden
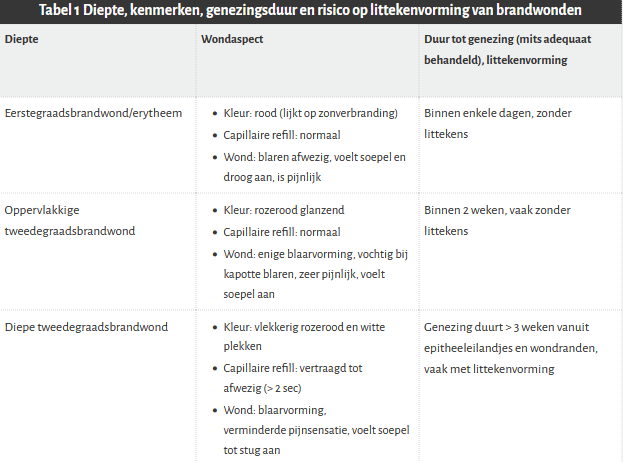
Eerstegraads brandwond (rode droge plek)
Genezing: meestal binnen enkele dagen.
Wondbedeker: niet per se nodig.
Oppervlakkige tweedegraads brandwond (rozerood, glanzend, met blaren)
Genezing: meestal binnen 2 weken en vaak zonder littekenvorming.
Wondbedeker: niet-verklevend vetgaas, zoals paraffinegaas.
Contact huisarts bij: ontstekingsverschijnselen of als de wond na 2 weken niet is genezen.
Blaren
- Laat blaren liefst heel, behalve als u er veel last van heeft. Als u een blaar gaat doorprikken, gebruik dan een naald die u steriel gemaakt heeft met alcohol of sterilon.
- Bij kapotte blaren groter dan een 2 euro munt kunt u de losse vellen eventueel met een klein schoon schaartje weg knippen.
- Dek een kapotte, weggeknipte blaar af met een parafinegaas en een pleister of verband.
Diepe tweedegraads brandwond (vlekkerig rozerood en witte plekken, blaren)
Genezing: > 3 weken en ontstaan er vaak littekens.
Wondbedeker:
Gelvormend verband zoals gelvormend verband, zoals siliconen verband, hydrocolloïd-, alginaat- of hydrofiberverband.
Bij wonden die veel vocht produceren: schuim-, alginaat- of hydrofiberverband .
Controle: Laat de brandwond na 1 of 2 dagen controleren.
Derdegraads brandwond (witgeel, bruin, zwart)
- Door de chirurg behandeld om de genezing met eventuele huidtransplantatie te bespoedigen en littekenvorming te beperken.
- Meestal wordt het dode, verbrande weefsel voorzichtig verwijderd. Daarna wordt afgewacht of wordt de open brandwond bedekt met een huidtransplantaat dat van een andere plek op uw lichaam wordt gehaald. Dat huidtransplantaat is zo dun dat de huid op de plek waar het vandaan komt vanzelf snel geneest.
- Een wondje dat kleiner is dan 2 cm wordt meestal behandeld met een gelvormend verband.
Bij contact met een chemisch middel dat brandwonden kan geven:
- Spoel de brandwond 45 tot 60 minuten met water.
- Als u het middel in uw oog heeft gekregen, spoelt u het oog minstens 10 minuten met lauw water. Hoe u dit kunt doen, leest u in Ik heb een bijtende stof in mijn oog.
Bij verbranding door elektriciteit:
- Schakel indien mogelijk de elektriciteit uit. Of verbreek het contact tussen de persoon en de elektriciteit. Let op: Raak de persoon niet aan! Maar verbreek het stroomcontact met iets dat geen stroom geleidt, bijvoorbeeld met een houten bezemsteel of stok.
- Koel hierna zo snel mogelijk de zichtbare brandwond met water.
Medicamenteuze behandeling
- Pijnstillers bij pijn
- Tetanusprik
Net als bij andere verwondingen is het bij diepe tweede- en derdegraads brandwonden belangrijk dat u voldoende ingeënt bent tegen tetanus.
- Zalven en crèmes
Smeer niets op uw brandwond of op de littekens!
Controle
- Controleer een tweedegraadsbrandwond na 24 tot 48 uur.
- Adviseer de patiënt vervolgens:
- het verband te vervangen bij verzadiging of doorlekken van wondvocht
- 1 tot 2 keer per week de wond te laten controleren en, afhankelijk van het type gelvormend verband of het doorlekken van wondvocht, het verband te (laten) vervangen (na spoelen van de wond met water). Bij verwijdering van gelvormende verbanden kan een pusachtig aspect van de wond te zien zijn
- contact op te nemen bij pijn of ontstekingsverschijnselen, bij twijfel over de wondgenezing of indien de wond na 2 weken niet is genezen.
Beloop
- Als uw brandwond verbonden is met vet gaas en verband, kunt u het verband vervangen als het vol vocht zit of als er wondvocht doorlekt.
- Heeft u een gelvormend verband? Dan moet het verband minimaal 1 tot 2 keer per week verschoond worden. Komt er vocht door het verband heen dan moet het vaker.
- Spoel eerst de wond met water, voordat u een nieuw verband aanlegt. De gel die in het verband gevormd wordt, kan eruit zien als pus en ook zo ruiken. Dat komt door het soort verband en is dus meestal geen infectie.
- Neem contact op als u hevige pijn krijgt of tekenen van ontsteking aan de wond ziet (als er geelgroen vocht uit de wond komt of als de wond weer roder of pijnlijker wordt). Ook als u koorts krijgt, kan dat komen door een infectie van de wond. Neem dan ook contact op.
- Laat de huisarts uw brandwond controleren als u twijfelt over de wondgenezing of als de wond na 2 weken nog niet genezen is.
Bijlagen
Referentie: Thuisarts, NHG-standaard
