Algemeen
Begrippen
Wervelfractuur
Een wervelfractuur is in het kader van deze standaard een fractuur die vermoedelijk op een leeftijd > 50 jaar is ontstaan.
Recente niet-wervelfractuur
Fractuur anders dan een wervelfractuur, < 2 jaar geleden ontstaan door een val of kleiner trauma
Botmineraaldichtheid (BMD)
- Onafhankelijke risicofactor voor een fractuur
- Wordt bepaald met Dual-energy X-ray-Absorptiometrie (DXA)
- Wordt uitgedrukt in de T-score (zie Details):
- een T-score ≤ −2,5 duidt op osteoporose
- een T-score > −2,5 duit op een normale BMD.
Vertebral Fracture Assessment (VFA)
Röntgenonderzoek gekoppeld aan DXA, waarmee het mogelijk is binnen een paar minuten met minimale stralingsbelasting te bepalen of er sprake is van een wervelfractuur.
Etiologie en pathofysiologie
Fractuurrisico
Op hogere leeftijd neemt het fractuurrisico exponentieel toe onder invloed van progressieve afname van de botkwaliteit en toename van het valrisico (multifactorieel bepaald).
Botkwaliteit
Vermindering van de botkwaliteit is het gevolg van een verstoorde balans tussen botafbraak en botaanmaak:
- onvoldoende opbouw tijdens de groei
- excessieve botafbraak
- onvoldoende botaanmaak in relatie tot botafbraak
Fracturen
- Het optreden van fracturen is afhankelijk van:
- kwaliteit en sterkte van het skelet
- wel of niet optreden van een trauma
- soort trauma
- De meeste fracturen treden op bij patiënten die geen osteoporose hebben.
Risicofactoren en prognose
Fractuurrisico bij patiënten > 50 jaar na een wervelfractuur of recente niet-wervelfractuur
- Risico bij een wervelfractuur ten opzichte van personen zonder wervelfractuur:
- risico op een volgende wervelfractuur 5 × verhoogd
- risico op een niet-wervelfractuur ca. 2 × verhoogd
- Risico bij een niet-wervelfractuur ten opzichte van personen zonder eerdere fractuur ca. 2 × verhoogd.
- De risico’s op een volgende fractuur veranderen mettertijd voor alle fracturen:
- in de eerste jaren na een fractuur is het risico op een volgende fractuur 5-20 × hoger
- na 10-15 jaar is het risico op een volgende fractuur nog altijd 2 × hoger
- ca. 50% van de volgende fracturen treedt op < 2 -3 jaar na de eerste fractuur
- bij vrouwen treedt 20% van de volgende fracturen op < 1 jaar na de eerste fractuur
Fractuurrisico bij patiënten > 50 jaar zonder wervelfractuur of recente niet-wervelfractuur
- Leeftijd en BMD zijn onafhankelijke risicofactoren voor een fractuur bij patiënten zonder eerdere fractuur.
- Vanaf het 50e levensjaar verdubbelt het fractuurrisico per decade.
- Het fractuurrisico is relatief het hoogst bij leeftijd > 60 jaar en lage BMD (T-score ≤ −2,5).
- Niet-onafhankelijke risicofactoren die het fractuurrisico minstens verdubbelen:
- BMD van lumbale wervelkolom en heup ≥ 1 standaarddeviatie verlaagd
- laag lichaamsgewicht (BMI < 20 kg/m2 of gewicht < 60 kg)
- ≥ 1 niet-recente fractuur (>2 jaar geleden) na het 50e levensjaar
- 1 ouder met een heupfractuur
- Onafhankelijke risicofactoren die het risico op een fractuur verhogen (niet verdubbelen):
- roken
- overmatig alcoholgebruik
Aan vallen gerelateerde risicofactoren
De volgende valgerelateerde risicofactoren dragen significant en onafhankelijk van de bovengenoemde risicofactoren bij aan het ontstaan van een volgende fractuur:
- frequent vallen (≥ 2 × in de afgelopen 12 maanden)
- ADL-problemen
- gewrichtsklachten (artrose)
- gebruik van psychofarmaca
- polyfarmacie (≥ 5 verschillende medicijnen)
- verminderde visus
- urine-incontinentie
- ziekte van Parkinson
- CVA
- cognitieve problemen
- vitamine D-deficiëntie.
Diagnose
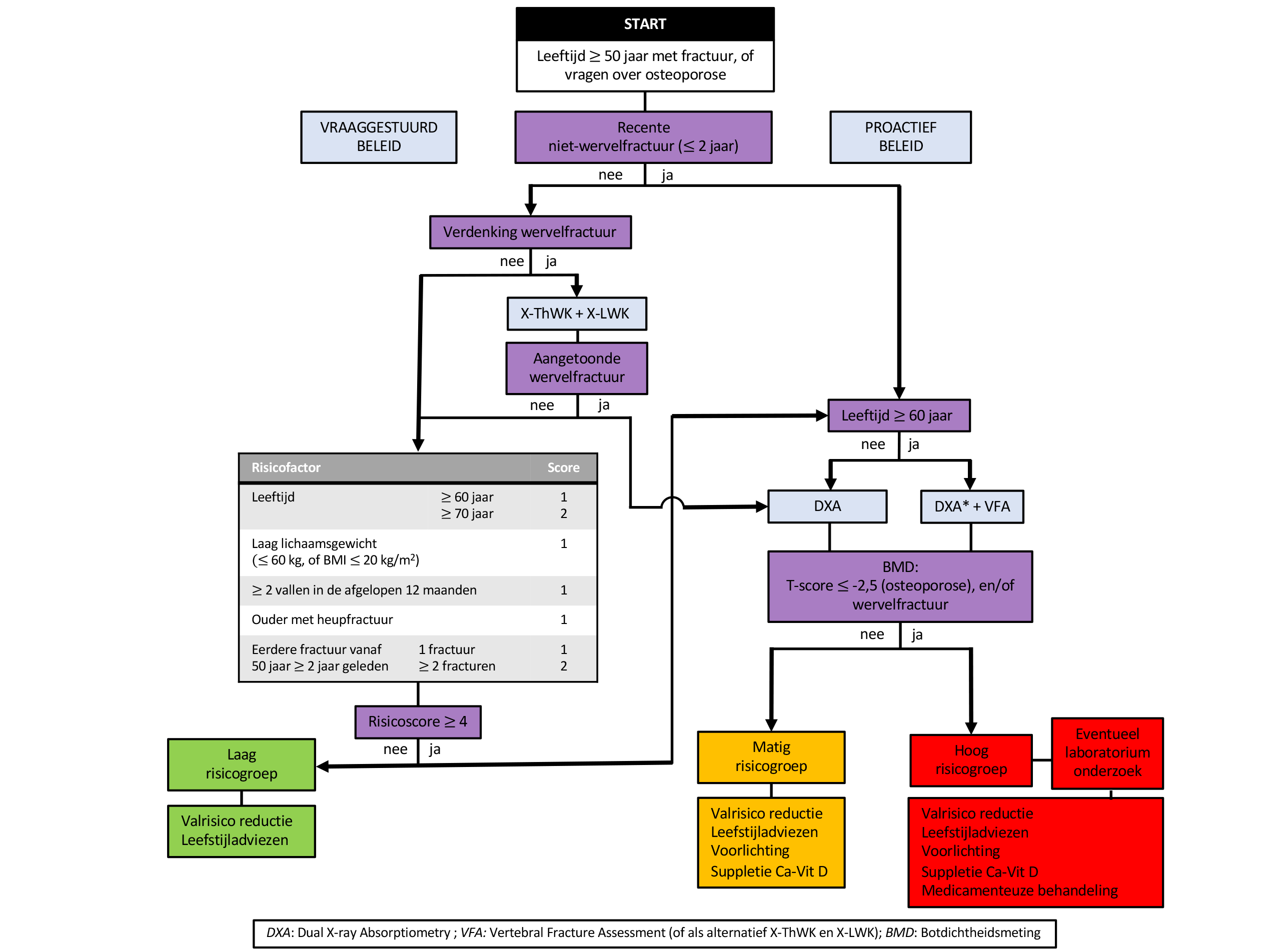
Stap 1: Identificatie risicopatiënten
Patiënten >50 jaar met een wervelfractuur of recente niet-wervelfractuur
- Ga na of evaluatie van het fractuurrisico heeft plaatsgevonden bij patiënten:
- die het spreekuur bezoeken na een recente fractuur
- die terugverwezen worden uit de tweede lijn
- bij wie een röntgenverslag of ontslagbrief melding maakt van een recente niet wervelfractuur of wervelinzakking
- Evalueer het fractuurrisico bij deze patiënten alsnog als dit niet eerder gebeurd is (zie Algoritme hieronder).
Patiënten >50 jaar zonder wervelfractuur of recente niet-wervelfractuur
- Patiënten zonder wervelfractuur of recente niet-wervelfractuur kunnen het spreekuur bezoeken met een vraag over osteoporose of over het risico op een fractuur.
- Ook kan de behandelend arts zelf risico-inventarisatie nodig vinden.
- Maak bij deze patiënten een afweging volgens het algoritme (zie Algoritme hieronder).
- Actief beleid om deze patiënten op te sporen wordt afgeraden.
Stap 2a: Anamnese
Besteed aandacht aan:
- fracturen en wanneer deze hebben plaatsgevonden
- aanwijzingen voor wervelfracturen:
- rugpijnepisoden (ontstaanswijze, duur, ernst, beloop, lokalisatie en uitstraling, invloed van houding en beweging, beperking in het dagelijks functioneren)
- opvallende lengtevermindering, recente postuurverandering
- heupfracturen bij ouders
- aanwijzingen voor een verhoogd valrisico:
- ≥ 2 valincidenten in het afgelopen jaar
- beperking van de mobiliteit
- angst om te vallen
- valrisicoverhogende medicatie
- polyfarmacie
- verminderde visus
- urine-incontinentie
- cognitieve problemen
- aantal zuivelconsumpties per dag
- factoren die bijdragen aan vitamine D-gebrek (leeftijd, woonvorm, blootstelling aan buitenlicht, huidskleur, lichaamsbedekking)
- roken
- overmatig alcoholgebruik
- secundaire osteoporose.
Stap 2b: Lichamelijk onderzoek
- Bepaal gewicht, lengte en BMI.
- Vraag naar de maximaal bereikte lengte vroeger.
- Let bij aanwijzingen voor een wervelfractuur op:
- klop-, druk- en asdrukpijn van de wervelkolom
- vorm van de wervelkolom: versterkte kyfose, cervicale en lumbale lordose
- uitpuilen van de voorste buikwand en geringe afstand tussen ribbenboog en bekkenkam
- Beoordeel bij patiënten met een verhoogd valrisico (≥ 2 valincidenten in het voorafgaande jaar) de mobiliteit en het evenwicht bij opstaan en lopen in de spreekkamer.
Tussenevaluatie: bepaling fractuurrisico
- Bepaal de risicoscore fracturen (zie tabel 1).
- Stel vast of er aanwijzingen zijn voor een verhoogd fractuurrisico op grond van:
- vermoeden van een wervelfractuur (opvallende lengtevermindering, gelokaliseerde rugpijn, postuurveranderingen)
- recente fractuur (≤ 2 jaar geleden)
- risicoscore ≥ 4 punten (zie tabel 1)
- Laat verder onderzoek achterwege bij patiënten zonder verhoogd fractuurrisico, dit is niet zinvol. Besteed zo nodig aandacht aan leefstijl en valrisico.

Stap 3: Aanvullend onderzoek
Beeldvormend onderzoek
- Maak bij vermoeden van een wervelfractuur röntgenfoto’s van de thoracale en de lumbale wervelkolom (X-ThWK en X-LWK).
- Bepaal de BMD door middel van DXA bij patiënten > 50 jaar met een wervelfractuur, een recente niet-wervelfractuur of een risicoscore ≥ 4.
- Voer, indien nog geen X-ThWK en X-LWK gemaakt is, aanvullend een VFA uit bij patiënten ≥ 60 jaar om wervelinzakkingen op te sporen.
Laboratoriumonderzoek
- Overweeg aanvullend laboratoriumonderzoek bij patiënten met een verhoogd fractuurrisico:
- BSE en alkalische fosfatase bij rugklachten en vermoeden van een maligniteit of ontsteking
- TSH en zo nodig FT4 bij vermoeden van hyperthyreoïdie
- creatinine, calcium, albumine en fosfaat of parathormoon bij vermoeden van primaire of secundaire hyperparathyreoïdie
- vitamine D bij vermoeden van deficiëntie daarvan.
- Bepaal creatinine en GFR vóór de start van een medicamenteuze behandeling bij vermoeden van een nierfunctiestoornis
Stap 4: Evaluatie
Valrisico
Een verhoogd valrisico is aanwezig bij ≥ 2 valincidenten in de voorafgaande 12 maanden.
Fractuurrisico
- Laag fractuurrisico: risicoscore < 4 (zie tabel 1).
- Matig fractuurrisico:
- recente niet-wervelfractuur zonder osteoporose
- risicoscore ≥ 4 (zie tabel 1) zonder osteoporose
- Hoog fractuurrisico:
- ≥ 1 wervelfractuur
- recente niet-wervelfractuur in combinatie met osteoporose
- risicoscore ≥ 4 (zie tabel 1) in combinatie met osteoporose
Interpretatie Botmineraaldichtheidsmeting (BMD)
Stel de diagnose ‘osteoporose’ bij een T-score ≤ −2,5 (zie Botmineraaldichtheid (BMD)).
Beleid
Het beleid is afhankelijk van het valrisico en en het fractuurrisico.
- Bij verhoogd valrisico: voorlichting en maatregelen ter reductie van het valrisico
- Bij laag fractuurrisico: leefstijladviezen
- Bij matig fractuurrisico: voorlichting , leefstijladviezen en suppletie van vitamine D (en zo nodig calcium)
- Bij hoog fractuurrisico: voorlichting, leefstijladviezen en suppletie van vitamine D (en zo nodig calcium en eventueel bisfosfonaten).
Voorlichting en advies:
- Vitamine D-deficiëntie is een indicatie voor vitamine D-suppletie.
- Bepaalde groepen patiënten komen in aanmerking voor vitamine D-suppletie zonder voorafgaande vitamine D-bepaling (zie Leefstijladviezen ter preventie van fracturen).
- Patiënten met een hoog fractuurrisico komen in aanmerking voor behandeling met calcium en vitamine D in combinatie met bisfosfonaten; bespreek met hen de onderstaande voor- en nadelen
Calcium- en vitamine D-suppletie:
- bij patiënten met osteoporose of wervelfracturen reduceert suppletie van calcium en vitamine D het relatieve risico op niet-wervelfracturen (–10%) en heupfracturen (–25%).
- Suppletie van calcium en vitamine D in combinatie met bisfosfonaten zorgt voor een grotere risicoreductie: wervelfracturen (–40%), niet-wervelfracturen (–20%), heupfracturen (–25-50%).
- Suppletie van vitamine D- en calcium is beperkt effectief (zie boven), maar heeft in de aanbevolen doseringen geen bijwerkingen.
Bisfosfonaten:
- deze kunnen de slokdarm beschadigen; dit risico is te verkleinen door ze op de juiste wijze in te nemen
- zeer zeldzame bijwerkingen bij langdurig gebruik zijn slokdarmcarcinoom en atypische femurschachtfracturen
- een andere zeldzame bijwerking (< 0,01%) is osteonecrose van de kaak
- gezien de lange behandelduur en het belang van therapietrouw voor de effectiviteit van de behandeling is het sterk aan te bevelen om samen met de patiënt het fractuurrisico af te wegen tegen de mogelijke bijwerkingen van bisfosfonaten
Voorlichting en maatregelen ter reductie van het valrisico
- Bespreek het valrisico en specificeer bij patiënten met een verhoogd valrisico de risicofactoren (zoals problemen met mobiliteit, verminderde visus, medicijngebruik, vitamine D-gebrek).
- Neem bij patiënten met een verhoogd valrisico maatregelen op maat, zoals balans- en krachttraining, medicatie-aanpassingen en adviseer zo nodig vitamine D-suppletie.
Leefstijladviezen ter preventie van fracturen
Geef alle patiënten de volgende leefstijladviezen.
- stimuleer bij het individu passende activiteiten en lichaamsbeweging
- adviseer consumptie van ten minste 1000-1200 mg calcium per dag, overeenkomend met ca. 4 zuivelconsumpties (glas melk of melkproduct, plak kaas van 20 g)
- ontraad zelfmedicatie met vrij verkrijgbaar calcium zonder vitamine D
- stimuleer regelmatig naar buiten gaan en blootstelling van de huid aan buitenlicht
- adviseer bij bepaalde groepen patiënten vitamine D-suppletie
- adviseer stoppen met roken
- ontraad overmatig alcoholgebruik
- Volg de adviezen van de Gezondheidsraad ten aanzien van vitamine D-suppletie bij groepen patiënten zonder verhoogd fractuurrisico
Medicatie:
Calcium- en vitamine D-suppletie
- Bij patiënten met een hoog fractuurrisico is vitamine D-suppletie geïndiceerd; gezien de hoge incidentie van vitamine D-gebrek hoeft de vitamine D-spiegel niet vooraf te worden bepaald.
- Laat vitamine D-suppletie achterwege bij een bekende vitamine D-spiegel > 50 nanomol/l
- Bij patiënten met een hoog fractuurrisico is calciumsuppletie geïndiceerd bij een gemiddelde calciuminname < 1200 mg per dag (< 4 zuivelconsumpties).
- De suppletie wordt in principe levenslang voortgezet.
Calcium
Suppleer calcium afhankelijk van de bestaande voedingsgewoonten als volgt.
- Bij patiënten die geen zuivelproducten gebruiken: 1000 mg/dag, als tablet of met de voeding (4 porties zuivel of kaas per dag).
- Bij een gemiddeld gebruik van 1-3 zuivelporties per dag: 500 mg extra/dag, als tablet of met de voeding.
- Bij een gemiddeld gebruik van ≥ 4 zuivelporties per dag: geen extra calcium nodig.
Vitamine D
- Dosering bij matig of hoog fractuurrisico: 800 IE/dag (20 μg)
- Mogelijkheden bij suppletie van alleen vitamine D:
- vitamine D3, tabletten à 200 en 400 IE (zonder recept verkrijgbaar)
- vitamine D3, capsules à 2800 en 5600 IE (op recept voor gebruik 1 × per week)
- colecalciferoldrank 50.000 IE/ml, druppels à 2500 IE (weekdosering bij osteoporose 2 druppels = 5000 IE)
- colecalciferoldrank 50.000 IE/ml, 2 ml (= 100.000 IE) eenmalig per 3-4 maanden geeft een stabiele vitamine D-spiegel en reduceert het fractuurrisico
Combinatiepreparaten
Calciumcitraat bruisgranulaat of bruistablet, 500 mg calcium met 880 IE vitamine D3
Calciumcarbonaat, kauwtablet, 500 mg calcium met 800 IE vitamine D3
Bisfosfonaten
- Middelen van eerste keus zijn alendroninezuur en risedroninezuur.
- alendroninezuur tablet 70 mg wekelijks (bij voorkeur) of 10 mg dagelijks
- risedroninezuur tablet 35 mg wekelijks (bij voorkeur) of 5 mg dagelijks
- Contra-indicatie: creatinineklaring < 30 ml/min.
- Instructies om beschadiging van de slokdarm te voorkomen: ’s ochtends nuchter innemen met een groot glas leidingwater, lichaam rechtop houden; daarna 30 min rechtop en nuchter blijven.
Bisfosfonaten bij secundaire osteoporose
- Indicaties voor bisfosfonaten:
- mannen > 70 jaar en postmenopauzale vrouwen die naar verwachting > 3 maanden glucocorticosteroïden gaan gebruiken in een dosering ≥ 7,5 mg/dag
- alle patiënten die glucocorticosteroïden gebruiken in een dosering ≥ 15 mg/dag (bijvoorbeeld bij ernstige COPD of polymyalgia rheumatica)
- Medicamenteuze behandeling van secundaire osteoporose door andere oorzaken is een taak van de behandelend specialist.
Fysiotherapeut
Verwijs zo nodig voor balans- en krachttraining.
Controles
Fractuurrisico
- Meet jaarlijks de lichaamslengte en noteer deze in het dossier.
- Maak een X-ThWK en een X-LWK bij een vermoedelijke nieuwe wervelinzakking (zoals bij een lengtevermindering > 5 cm).
Bisfosfonaatgebruik
- Spreek een controleschema af met patiënten die bisfosfonaten gebruiken, bijvoorbeeld 4, 13 en 26 weken na de start en vervolgens jaarlijks.
- Blijf nagaan of het middel juist wordt ingenomen en of er bijwerkingen zijn; neem bij bijwerkingen de inname-instructies nogmaals door.
- Wees alert op zeldzame bijwerkingen van bisfosfonaten (osteonecrose, slokdarmcarcinoom, atypische femurschachtfractuur), dit risico neemt toe met de behandelduur.
- Vervang bij gastro-intestinale intolerantie alendroninezuur door risedroninezuur of andersom.
- Bespreek bij therapie-ontrouw de reden(en) daarvan.
- Overleg indien de patiënt wil stoppen gezamenlijk of andere medicatie dan wel toedieningsvormen de therapietrouw kunnen verhogen.
Beleid na 5 jaar bisfosfonaten
- Staak de behandeling met bisfosfonaten in principe na 5 jaar.
- Doorloop het stappenplan opnieuw 3 jaar na het staken van de medicatie, of eerder als er in deze periode een nieuwe fractuur ontstaat (wervelfracturen geconstateerd voorafgaand aan de behandeling tellen in de risicoscore uitsluitend mee als oude fracturen).
- Zet de behandeling voort tot maximaal 10 jaar:
- bij patiënten die na 5 jaar nog steeds een hoge dosis glucocorticosteroïd gebruiken.
- bij patiënten met een persisterend hoog fractuurrisico
- Weeg bij voortzetting van de behandeling de mogelijke afname van het fractuurrisico af tegen het risico op bijwerkingen.
Consultatie en verwijzing
Verwijs de volgende patiënten naar de tweede lijn.
- Patiënten met osteoporose bij wie onduidelijk is of fractuurpreventie al heeft plaatsgevonden.
- Patiënten met osteoporose als medicamenteuze therapie met eerstekeusmiddelen niet langer mogelijk of gewenst is.
- Patiënten die onbegrepen vaak vallen of bij wie het aantal vallen na interventie niet vermindert.
- Patiënten < 50 jaar met een spontane fractuur.
- Patiënten met ≥ 2 nieuwe fracturen ondanks > 1 jaar behandeling met bisfosfonaten en goede therapietrouw.
Bijlagen
Meer informatie:
Overige middelen
- Van zoledroninezuur en denosumab is aangetoond dat ze het fractuurrisico verminderen.
- Geadviseerd wordt terughoudend te zijn met het voorschrijven van deze middelen vanwege de nadelen (zie onder) en de hoge kosten.
- Van alle andere beschikbare middelen is geen volledig bewijs dat zij heupfracturen kunnen voorkomen; het gebruik ervan wordt daarom niet aanbevolen.
Zoledroninezuur
- Zoledroninezuur is een bisfosfonaat dat 1 × per jaar intraveneus wordt toegediend
- Overweeg zoledroninezuur bij problemen met toediening of therapietrouw bij orale bisfosfonaten.
- Nadelen:
- intraveneuze toediening
- relatief vaak griepachtige klachten na toediening
- risico van verslechterde nierfunctie
Denosumab
- Denosumab is een monoklonaal antilichaam dat 1 × per 6 maanden subcutaan wordt toegediend.
- Voordelen:
- gebruiksgemak
- toediening mogelijk bij slechte nierfunctie
- Nadelen:
- er is weinig bekend over de bijwerkingen
- osteonecrose van de kaak is een zeldzame bijwerking, net als bisfosfonaten (deze bijwerking treedt vaker op na intraveneus gebruik dan na oraal gebruik)
Referentie: Thuisarts, NHG-standaard
