Algemeen
- De medische naam voor gordelroos is herpes zoster.
- Bij kinderen, inclusief gezonde pasgeborenen, is het doorgaans een onschuldige kinderziekte.
- Bij volwassenen (waaronder zwangeren) kan een infectie met waterpokken ernstiger verlopen en kunnen orale antivirale middelen geïndiceerd zijn.
Specifieke uitingen zijn:
- herpes zoster ophthalmicus (1e tak van de nervus trigeminus)
- herpes zoster oticus (nervus facialis en soms ook nervus vestibulocochlearis)
Symptomen
Gordelroos
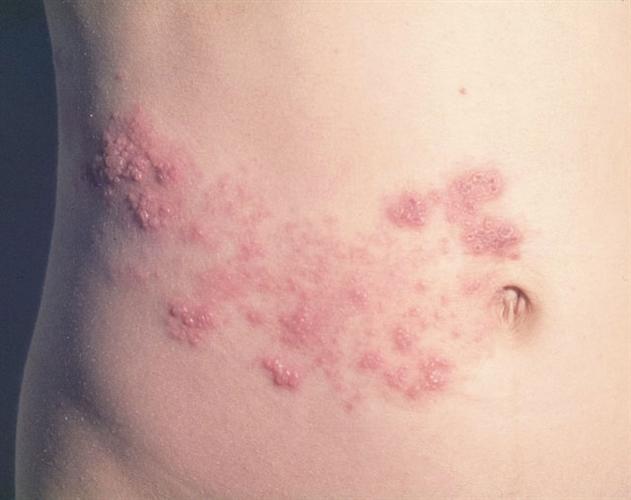
- Unilaterale en segmentaal gegroepeerde blaasjes op een erythemateuze bodem en beperkt zich tot 1 of enkele naast elkaar gelegen dermatomen
- Vaak zijn er enkele dagen voor het ontstaan prodromale verschijnselen, zoals tintelingen, overgevoeligheid van de huid, pijn of jeuk.
- Daarnaast kunnen koorts, algehele malaise en pijnlijke, regionale lymfeklierzwellingen optreden.
- Locatie vooral op de romp (80-90%) en soms in het gelaat (10-20%).
- Na 7 tot 10 dagen drogen de blaasjes in.
- De pijn kan soms hevig zijn.
- Soms alleen jeuk en pijn, zonder vlekjes of blaasjes.
- Bij gordelroos in het gezicht kan conjuctivitis ontstaan.
- Als de blaasjes weg zijn, kunt u op die plek lang pijn houden.
Herpes zoster ophthalmicus
- Blaasjes en roodheid in het verzorgingsgebied van de nervus ophthalmicus, de 1e tak van de 5e hersenzenuw (nervus trigeminus), waarbij in 50-60% van de gevallen ook het oog betrokken is.
- Patiënten kunnen klagen over een rood oog, pijn in het oog, ooglidzwelling, een hangend ooglid, fotofobie en visusklachten. Conjunctivale, (epi)sclerale of ciliaire roodheid kunnen dan aanwezig zijn. Daarbij kunnen keratitis, conjunctivitis, uveïtis, ptosis of episcleritis ontstaan.
- Zeldzaam zijn een scleritis, retinitis of neuritis optica.
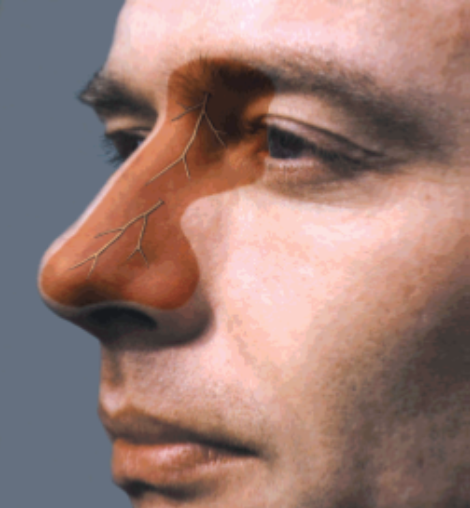
Teken van Hutchinson
- Soms zijn er blaasjes of roodheid op de neus en mediaal van het oog aanwezig, het zogenoemde teken van Hutchinson (zie foto 1).
- Dit is het huidgebied van de nervus nasociliaris, een zijtak van de nervus ophthalmicus
- Dit teken duidt op mogelijke betrokkenheid van het oog.
fig 1:
Herpes zoster oticus
- blaasjes of roodheid in het verzorgingsgebied van de 7e hersenzenuw (nervus facialis): op of achter de oorschelp, buitenste gehoorgang, tong of gehemelte.
- Symptomen zijn een facialisparese, verminderde smaak of (ernstige) oorpijn.
- Naast de 7e kan ook de 8e hersenzenuw (nervus vestibulocochlearis) betrokken zijn met klachten van oorsuizen, gehoorverlies en vertigo.
Oorzaken
Het waterpokkenvirus. Vaak blijft het latent in het lichaam door besmetting tijdens kinderleeftijd. De blaasjes zijn besmettelijk totdat ze droog zijn.
Differentiaaldiagnose
- herpes simplex: een of meerdere blaasjes, zweertjes of korstjes, vooral rondom de mond of genitaliën, niet beperkt tot een dermatoom, vaak recidiverend; zie NHG-Behandelrichtlijn Koortslip (herpes labialis)
- impetigo bullosa: een of meerdere blaasjes met soms geelbruine korstjes, vaak in hetzelfde stadium van genezing
Diagnose
- Op basis van klinische kenmerken.
- Verricht alleen een NAAT/PCR van het blaasjesvocht bij het vermoeden van een recidief gordelroos om onderscheid te maken met een herpes simplex (met het oog op verder onderzoek naar mogelijk onderliggend lijden bij een recidief gordelroos)
- Overweeg een hiv-test bij risicopatiënten
Evaluatie
Diagnose: vaak pijnlijke, eenzijdige roodheid en gegroepeerde blaasjes in een of meer dermatomen.
Spoedverwijzing of consultatie
- herpes zoster oticus
- herpes zoster ophthalmicus met alarmsymptomen (pijn in het oog, daling of verandering van het gezichtsvermogen, lichtschuwheid)
- gordelroos bij een patiënt met een verminderde cellulaire afweer of twijfel hierover
- Verminderde afweer: patiënten die behandeld worden met immunosuppressiva (bij auto-immuunziekten of auto-inflammatoire of inflammatoire aandoeningen), hiv-infectie met CD4-T-lymfocyten < 500/mm3 en bepaalde behandelingen voor een hematologische maligniteit. Het gaat dus niet om ouderen of patiënten met diabetes mellitus.
Beleid
Voorlichting:
- de ontstaanswijze van gordelroos
- de kans op langdurige pijnklachten (5-30% na 3 maanden), met name bij oudere leeftijd, lokalisatie in het gelaat en ernstige pijn in de acute fase
- de besmettelijkheid voor de omgeving
Adviezen:
- Raak de blaasjes niet aan.
- Douchen of in bad mag.
- Blaasje afdekken met wondgaas.
Besmetting voorkomen door:
- Handen afwassen met water en zeep als u aan de blaasjes heeft gezeten.
- Risicogroepen: Risicofactoren: >60 jaar, chemotherapie, cardiovasculaire ziekten, spier/zenuwziekten, volwassenen die nooit waterpokken hebben gehad
Medicatie:
Medicatie is in princepe niet nodig.
Zalf
Op de blaasjes zinkzalf smeren of een neutrale zalf smeren als: koelzalf, cetomacrogolzalf of lanettezalf.
Pijnmedicijnen
– Paracetamol 4dd2 500 mg
– Geen NSAIDS ivm bijwerking (ontsteking) bij gordelroos
– Amitriptyline 25–75 mg/dag. of nortriptyline. Als dit niet werkt dan gabapentine
– werken na paar weken.
Antivirale middelen
Indicatie: gordelroos in het gezicht, rond de oren, verminderde weerstand door een ernstige ziekte
- Geef volwassenen aciclovir of valaciclovir.
- Start binnen 72 uur na de eerste verschijnselen van gordelroos of zolang er nog nieuwe blaasjes ontstaan.
- Aciclovir 5 dd 800 mg 7 dagen (met tussenpozen van 4 uur, waarbij de nachtdosis vervalt).
– Bij eGFR 10-30 ml/min/1,73 m2 aciclovir 3 dd 800 mg. - Valaciclovir 3 dd 1000 mg 7 dagen.
– Bij eGFR 30-50 ml/min/1,73 m2 2 dd 1000 mg en 10-30 ml/min/1,73 m2 valaciclovir 1 dd 1000 mg.
- Aciclovir 5 dd 800 mg 7 dagen (met tussenpozen van 4 uur, waarbij de nachtdosis vervalt).
- Overleg bij kinderen met gordelroos in het gelaat met de kinderarts
alternatief: aciclovir 50 mg/g 5dd 5 dagen, evt 5 dagen verlengen
Beloop
- Gordelroos gaat meestal na 1 tot 2 weken vanzelf over. Daarna blijft de huid nog een paar weken vlekkerig.
- Het geeft meestal geen littekens. Als u gekrabd heeft, kunt u wel littekens krijgen.
- Soms blijven de klachten langer: de plek blijft vlekkerig of gevoelloos of u houdt jeuk of heftige pijn.
- De meeste mensen krijgen niet nog een tweede keer gordelroos. Mensen die medicijnen gebruiken die de afweer onderdrukken, kunnen wel een tweede keer gordelroos krijgen
Hoe gaat het verder bij (ernstige) gordelroospijn?
Blijft u veel pijn houden? Dan zijn er andere manieren om de pijn te verminderen. Hiervoor moet u naar het ziekenhuis (pijnpolikliniek).
Mogelijke behandelingen in het ziekenhuis zijn:
- Een pleister met capsaïcine (een stof uit peper). Dit maakt de plek gevoelloos na 1 tot 2 weken. Het opplakken van deze pleister is pijnlijk en branderig.
- Een injectie met een ontstekingsremmer.
- Medicijnen die u via een slangetje in het ruggenmerg krijgt.
- Een injectie met een middel dat de zenuw blokkeert. De zenuw geeft dan geen pijn meer door.
Controles
- Controleer alle patiënten die gestart zijn met orale antivirale behandeling, na 1 week en op dezelfde dag, bij het optreden van:
- een rood oog
- het teken van Hutchinson
- oogheelkundige alarmsymptomen (pijn in het oog, daling of verandering van het gezichtsvermogen, lichtschuwheid)
Consultatie en verwijzing
- Herpes zoster ophthalmicus met een rood oog of het teken van Hutchinson:
- verwijs naar de oogarts; ondanks antivirale middelen treden oogcomplicaties meestal na 1 week (soms langer) op, deze hebben specifieke behandeling en controle nodig
- verwijs bij alarmsymptomen dezelfde dag, zonder alarmsymptomen binnen 1 week
- Herpes zoster oticus: verwijs dezelfde dag naar de kno-arts of kinderarts in verband met eventuele intraveneuze toediening van antivirale middelen en/of corticosteroïden
- Verminderde afweer: overleg met de behandelend specialist over het te volgen beleid in verband met eventuele intraveneuze toediening van antivirale middelen
- Snel recidiverende gordelroos of forse uitbreiding buiten de primair aangedane dermatomen: overweeg verwijzing naar de internist of kinderarts voor nader onderzoek naar onderliggend lijden
Bijlagen
Extra informatie:
Vaccinatie
- Recent is een nieuw recombinant zostervaccin (RZV) beschikbaar gekomen. Dit vaccin, Shingrix®, is geregistreerd voor personen ≥ 50 jaar én voor personen ≥ 18 jaar met een verhoogd risico op gordelroos. De Gezondheidsraad heeft in 2019 in beginsel geadviseerd ouderen op de leeftijd van 60 jaar te vaccineren met RZV ter preventie van gordelroos, maar deze vaccinatie is om een aantal redenen nog niet opgenomen in het rijksvaccinatieprogramma.
- Er is naast het RZV al langer een levend verzwakt zostervaccin beschikbaar voor preventie van gordelroos (Zostavax®). Dit is minder effectief, de werkingsduur is korter en het is gecontra-indiceerd bij patiënten met verminderde weerstand.
- Tenslotte is er nog een derde zostervaccin beschikbaar, het levend verzwakte varicellavaccin (Provavirax®), maar dat is geïndiceerd voor pre- of postexpositie van waterpokken en niet voor het voorkomen van gordelroos.
Aanbeveling
Bij keuze voor vaccinatie gaat de voorkeur uit naar het RZV.
Bespreek met de patiënt die vraagt naar het vaccin de volgende overwegingen bij de keuze voor wel of geen vaccinatie met RZV.
- De belangrijkste reden om te vaccineren is het voorkomen van postherpetische neuralgie aangezien gordelroos in de meeste gevallen restloos geneest.
- Vaccinatie op de leeftijd van 60 jaar verlaagt het risico op het krijgen van gordelroos van 3,4% naar 0,2% en het risico op postherpetische neuralgie (bij alle gevaccineerden) van 0,4% naar 0,04% gedurende 4 jaar.
- Vaccinatie rondom de leeftijd van 60 jaar is waarschijnlijk het doelmatigst en geeft de meeste gezondheidswinst.
- Het vaccin is veilig bevonden, maar er is in de praktijk nog weinig ervaring mee opgedaan.
- Er kunnen milde kortdurende bijwerkingen (gedurende 1-3 dagen) optreden, zoals spierpijn en pijn op de injectieplaats.
- Om voldoende immuniteit op te bouwen zijn 2 vaccinaties noodzakelijk, met een tussentijd van 2 maanden.
- De kosten voor de volledige vaccinatie bedragen circa 350 euro en worden alleen vergoed voor bepaalde risicogroepen.
- De prik beschermt minstens 4 jaar, maar waarschijnlijk veel langer: 10 jaar.
Is waterpokken besmettelijk?
- Waterpokken en gordelroos worden door hetzelfde virus veroorzaakt.
- Waterpokken is heel besmettelijk: iemand met waterpokken kan het virus heel gemakkelijk aan u doorgeven.
- Het waterpokkenvirus wordt bij hoesten en praten via druppeltjes in de lucht overgedragen.
- Ook door contact met het vocht uit de blaasjes kan het virus worden overgedragen. Dit geldt ook voor contact met het vocht uit gordelroosblaasjes.
- Omdat vooral peuters en kleuters waterpokken krijgen is de kans het grootst dat zij u besmetten.
- Waterpokken is besmettelijk vanaf 2 dagen voordat de vlekjes zichtbaar worden totdat de blaasjes zijn ingedroogd. Dit duurt ongeveer 10 dagen.
- Na besmetting duurt het maximaal 3 weken voordat de vlekjes ontstaan.
Ik heb als kind waterpokken gehad
Als u al waterpokken heeft gehad: dan kunt u geen waterpokken meer krijgen. dan heeft uw contact met iemand met waterpokken geen gevolgen voor uw ongeboren kind. Sommige mensen hebben een inenting tegen waterpokken gehad. Ook dan zijn u en uw kind tegen waterpokken beschermd.
Ik heb geen waterpokken gehad en ik ben zwanger
Heeft u geen waterpokken gehad en bent u niet ingeënt tegen waterpokken?
Dan loopt u risico om waterpokken te krijgen als u contact heeft met iemand met waterpokken of gordelroos.
Wanneer u zwanger bent kan waterpokken ernstig verlopen:
De kans dat u een longontsteking krijgt door waterpokken is bijvoorbeeld groter.
Ook is er een heel kleine kans dat uw kind aangeboren afwijkingen door waterpokken krijgt: een beschadiging van de huid, oogafwijkingen, te kleine armen en benen en beschadiging van hersenen en ruggenmerg. Dit heet het Congenitale Varicella Syndroom.
Van de 100 vrouwen met waterpokken in de zwangerschap krijgen er 5 een te vroeg geboren kind.
Krijgt u waterpokken tussen de 5 dagen vóór tot 2 dagen na de bevalling? Dan kan uw baby een longontsteking krijgen, een maagdarminfectie, een leverontsteking en/of een hersen(vlies)ontsteking.
Wat kan ik doen om waterpokken in de zwangerschap te voorkomen?
Bent u zwanger en heeft u contact gehad met iemand met waterpokken of met gordelroos? Dan zijn de volgende vragen belangrijk:
- Heeft u ooit waterpokken gehad?
- Of heeft u een inenting tegen waterpokken gehad?
- Heeft binnen uw gezin al eerder een kind waterpokken gehad?
Als u op één (of meer) van deze vragen ‘ja’ kunt zeggen, dan zijn u en uw kind veilig. Er hoeft dan verder niets te gebeuren.
Kunt u geen van deze vragen met ‘ja’ beantwoorden? Of twijfelt u?
Neem dan contact op met uw huisarts (in het weekend met de huisartsenpost).
Er wordt dan dezelfde dag bloedonderzoek gedaan naar antistoffen tegen waterpokken:
- Heeft u antistoffen? Dan zijn u en uw baby beschermd. U kunt dan geen waterpokken krijgen.
- Heeft u geen antistoffen? Dan moet u snel naar het ziekenhuis. Daar krijgt u antistoffen tegen waterpokken. Dit moet liefst zo snel mogelijk binnen 48 uur (tot uiterlijk 96 uur) nadat u contact had met iemand met waterpokken. Hoe eerder u de antistoffen krijgt hoe beter.
Heeft u 5 dagen vóór tot 2 dagen na de bevalling waterpokken gekregen?
Dan moet uw pasgeborene baby met antistoffen tegen waterpokken worden behandeld.
Bent u niet zwanger maar heeft u een kinderwens? En heeft u nooit waterpokken gehad? Dan kunt u zich vooraf laten inenten (vaccineren) tegen waterpokken. U krijgt 2 prikken met ruim 1 maand ertussen. U betaalt de inenting (het vaccin) zelf. U krijgt de prikken niet als u zwanger bent. Na de laatste van de 2 waterpokkenprikken moet u nog één maand anticonceptie gebruiken (bijvoorbeeld condooms, de pil of het spiraal). Daarna is het veilig om zwanger te worden.
Foto’s:
Referentie: Thuisarts, NHG- standaard
