Algemeen
eGFR
Geschatte nierfunctie (estimated Glomerular Filtration Rate)
- Verminderde nierfunctie: eGFR < 60 ml/min/1,73 m2
- Eindstadium nierfalen: eGFR < 15 ml/min/1,73 m2
Albuminurie:
Verlies van albumine in de urine, bepaald met de albumine-creatinineratio (ACR):
- normaal: < 3 mg/mmol
- matig verhoogd: 3-30 mg/mmol
- ernstig verhoogd: > 30 mg/mmol
Acute nierschade (vermindering nierfunctie):
- Stijging van het serumcreatininegehalte ≥ 25 micromol/l binnen 48 uur, of
- Stijging van het serumcreatininegehalte met meer dan 50% binnen 1 week
Chronische nierschade:
- ≥ 3 Maanden verminderde nierfunctie en/of verhoogde albuminurie, en/of
- Specifieke sedimentafwijkingen
Progressie van nierfunctieverlies:
- Een bevestigde daling van de eGFR van 25% ten opzichte van de 1e meting in de afgelopen 5 jaar, in combinatie met een verslechtering in stadium van nierschade (zie tabel 1), of
- Daling van de eGFR van ten minste 5 ml/min/1,73 m2/jaar, vastgesteld met ten minste 3 metingen in 1 jaar
Etiologie
- Vroeger was chronische nierschade vooral het gevolg van klassieke nierziekten, vaak in het kader van:
- een auto-immuunaandoening (zoals glomerulonefritis, vasculitis en interstitiële nefritis)
- diabetes mellitus type 1
- Tegenwoordig zijn veroorzakers van chronische nierschade en eindstadium nierfalen vooral:
- hypertensie
- diabetes mellitus type 2
- atherosclerotisch vaatlijden
- een enkele keer (zeldzaam voorkomende) erfelijke nierziekten
- Patiënten met chronische nierschade die RAS-remmers, diuretica of NSAID’s gebruiken (inclusief zelfmedicatie), hebben ook een verhoogd risico op een acute verslechtering van de nierfunctie en hyperkaliëmie bij dreigende dehydratie. Ouderen en patiënten met hartfalen of uiting van atherosclerotisch vaatlijden lopen extra risico.
Acute nierinsufficiëntie dd:
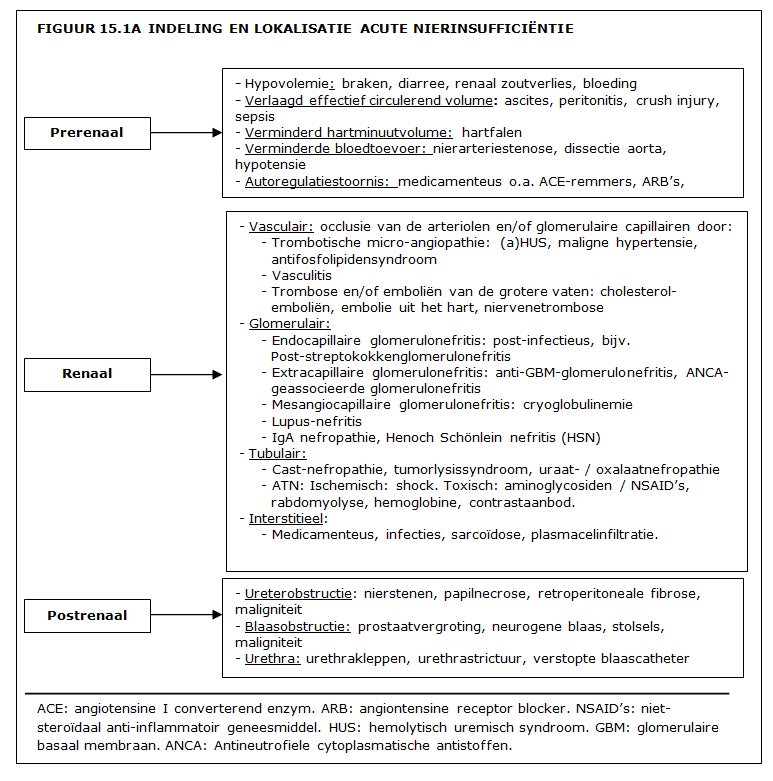
Pathofysiologie
- Een belangrijke functie van de nier is de uitscheiding van endogene afvalstoffen (bijvoorbeeld creatinine en ureum) en exogene afvalstoffen (bijvoorbeeld geneesmiddelen). De klaring van een stof is de snelheid waarmee een stof uit het lichaam verdwijnt.
- De nier kan stoffen uitscheiden door:
- glomerulaire filtratie
- tubulaire secretie (actief en passief)
- een combinatie daarvan
- De glomerulaire filtratiesnelheid (GFR) is de hoeveelheid plasma die per tijdseenheid het glomerulaire filter passeert (ook wel voorurine genoemd, uitgedrukt in ml/min). Van stoffen die worden gefiltreerd en die geen secretie of terugresorptie ondergaan, komt de klaring overeen met de filtratiesnelheid.
- Creatinine wordt gedeeltelijk actief uitgescheiden. Dit betekent dat de klaring van creatinine circa 15% hoger ligt dan de glomerulaire filtratiesnelheid.
- Op 40-jarige leeftijd is de eGFR gemiddeld circa 80 ml/min/1,73 m2. Vanaf deze leeftijd neemt de nierfunctie geleidelijk af met ongeveer 0,4 ml/min/1,73 m2 per jaar. Een eGFR < 90 ml/min/1,73 m2 bij een jong iemand kan dus voor de leeftijd abnormaal zijn, terwijl bij veel gezonde mannen en vrouwen > 70 jaar een eGFR < 60 ml/min/1,73 m2 wordt gevonden.
- Een verminderd vermogen van het lichaam om afvalstoffen via de nieren te klaren kan veroorzaakt worden door een nierziekte (primair of secundair aan een systemische aandoening), maar kan ook het gevolg zijn van vasculaire veranderingen die samenhangen met diabetes mellitus, hypertensie of veroudering.
Metabole complicaties
Bij een verminderde nierfunctie kunnen metabole veranderingen optreden.
- De calcium- en de fosfaathuishouding kunnen verstoord raken. In de nieren wordt vitamine D omgezet in zijn actieve vorm (1,25-dihydroxycholecalciferol). Onder invloed van actief vitamine D wordt in de darm calcium opgenomen. Als bij een verminderde nierfunctie het serumcalciumgehalte daalt, is dit een stimulans voor de bijschildklieren om het parathormoon (PTH) uit te scheiden. Op zijn beurt stimuleert PTH de osteoclasten in het bot, waardoor calcium en fosfaat uit het bot worden gemobiliseerd. Dit laatste veroorzaakt uiteindelijk renale osteodystrofie.
- Bij een eGFR < 30 ml/min/1,73 m2 kunnen ontstaan:
- een normocytaire anemie (door een verminderde erytropoëtineproductie in de nieren)
- metabole acidose (door een verminderde capaciteit van de nier om zuur uit te scheiden)
- jeuk
- jicht
- Bij een eGFR < 15 ml/min/1,73 m2 kunnen ontstaan:
- gastro-intestinale klachten (misselijkheid en verminderde eetlust) bij een verhoogd ureumgehalte
- tekenen van ondervoeding
- Bij een eGFR < 10 ml/min/1,73 m2 kunnen ontstaan:
- verschijnselen van overvulling
- hyperkaliëmie
- een verhoogde bloedingsneiging
- vermoeidheid
- een verhoogde vatbaarheid voor infecties
- pericarditis
- polyneuropathie
- slaapstoornissen
- mentale veranderingen
Diagnose
Anamnese
- bij nierfunctievermindering of er sprake is van:
- een eventuele over- of onderschatting van de eGFR (te weinig spiermassa of spierhypertrofie)
- eerdere bepalingen van de nierfunctie en het eventuele beloop – een significante daling (> 15%) van de nierfunctie in korte tijd kan wijzen op acute nierschade
- bij verhoogde albuminurie of er sprake is van een niet-nefrogene oorzaak:
– contaminatie van de urine (met bloed of fluor)
– koorts
– urineweginfectie
– ontregelde diabetes mellitus
– manifest hartfalen
– zware lichamelijke inspanning
– recentelijk doorgemaakt epileptisch insult - (aanwijzingen voor) mogelijk etiologische factoren:
- diabetes mellitus en/of een verhoogde bloeddruk
- een bekende nierziekte, recidiverende pyelonefritis en vesico-ureterale reflux, nefrectomie of een auto-immuunziekte in de voorgeschiedenis.
- familiaire nierziekten (bijvoorbeeld de ziekte van Alport, cystenieren)
- medicatiegebruik dat mogelijk nierschade geeft of de nierfunctie kan verminderen (bijvoorbeeld NSAID’s en RAS-remmers)
- dehydratie
Lichamelijk onderzoek
Bepaal de bloeddruk, lengte en het gewicht.
Aanvullend onderzoek
- Hernieuwde bepaling van de eGFR en/of de albumine-creatinineratio in de (1e) ochtendurine binnen 1 week (ter uitsluiting van acute nierschade) indien het een 1e bepaling betrof of indien de waarde duidelijk afwijkend is ten opzichte van eerder laboratoriumonderzoek.
- Overweeg directe verwijzing naar de internist-nefroloog bij een eGFR < 30 ml/min/1,73 m2, vooral bij een zieke patiënt.
- Hernieuwde bepaling van de eGFR en de albumine-creatinineratio in de (1e) ochtendurine na 3 maanden (ter bevestiging van de diagnose chronische nierschade).
- Bij vermoeden van een niet-nefrogene oorzaak van verhoogde albuminurie: vraag op indicatie aanvullend laboratoriumonderzoek aan (bijvoorbeeld nitrietbepaling bij klachten passend bij een urineweginfectie en glucose bij mogelijk ontregelde diabetes mellitus).
Urinesediment
- Overweeg beoordeling van het urinesediment op (dysmorfe) erytrocyten en/of celcilinders bij:
- patiënten die niet bekend zijn met hypertensie en/of diabetes mellitus
- aanwijzingen voor een specifieke nierziekte
- Verwijs de patiënt hiervoor naar het laboratorium (de beoordeling van het sediment is niet eenvoudig).
- Voor het beoordelen bevelen we een 2e ochtendurine aan (met een verblijfsduur van circa 2 tot 4 uur in de blaas). Houd er bij verwijzing naar het laboratorium rekening mee dat de urine zo snel mogelijk na productie (maar bij voorkeur binnen 1 uur) beoordeeld dient te worden. Op perifere bloedafnamelocaties is dit meestal niet mogelijk.
- Dysmorfe erytrocyten en celcilinders in het urinesediment wijzen op een specifieke nierziekte. Verwijs de patiënt in dit geval naar de internist-nefroloog.
Lipidenspectrum en glucose
Bij patiënten die niet bekend zijn met hypertensie en/of diabetes mellitus: vraag aanvullend het lipidenspectrum en het glucosegehalte aan om het cardiovasculaire risico te bepalen.
Schatting van de nierfunctie op basis van cystatine C
- Bij patiënten met een eGFR tussen 45 en 60 ml/min/1,73 m2 en zonder andere tekenen van chronische nierschade, diabetes mellitus of hypertensie kan schatting van de nierfunctie op basis van cystatine C overwogen worden om de diagnose chronische nierschade met meer zekerheid te bevestigen of te verwerpen.
- Er is namelijk geen verhoogd risico op overlijden, hart- en vaatziekten en eindstadium nierfalen bij mensen met een normale eGFR, geschat op basis van cystatine C. Dit is het geval bij 1/3 van de mensen met een eGFR 45-60 ml/min/1,73 m2, geschat op basis van het serumcreatininegehalte.
- De cystatine C-bepaling is niet overal beschikbaar. Bepaling van de creatinineklaring in 24 uursurine is in dit geval een alternatief. Ook kan een internist-nefroloog geconsulteerd worden over het verdere diagnostische beleid (bijvoorbeeld met teleconsultatie) (zie Details).
Echografie
- Verricht echografie van de nieren en urinewegen bij vermoeden van:
- een retentieblaas
- hydronefrose bij nefrolithiasis
- cystenieren (bijvoorbeeld bij een positieve familieanamnese)
- Licht patiënten met cystenieren voorafgaand aan echografie voor dat een eventuele diagnose mogelijk consequenties kan hebben voor het afsluiten van verzekeringen.
Stroomschema diagnostiek:
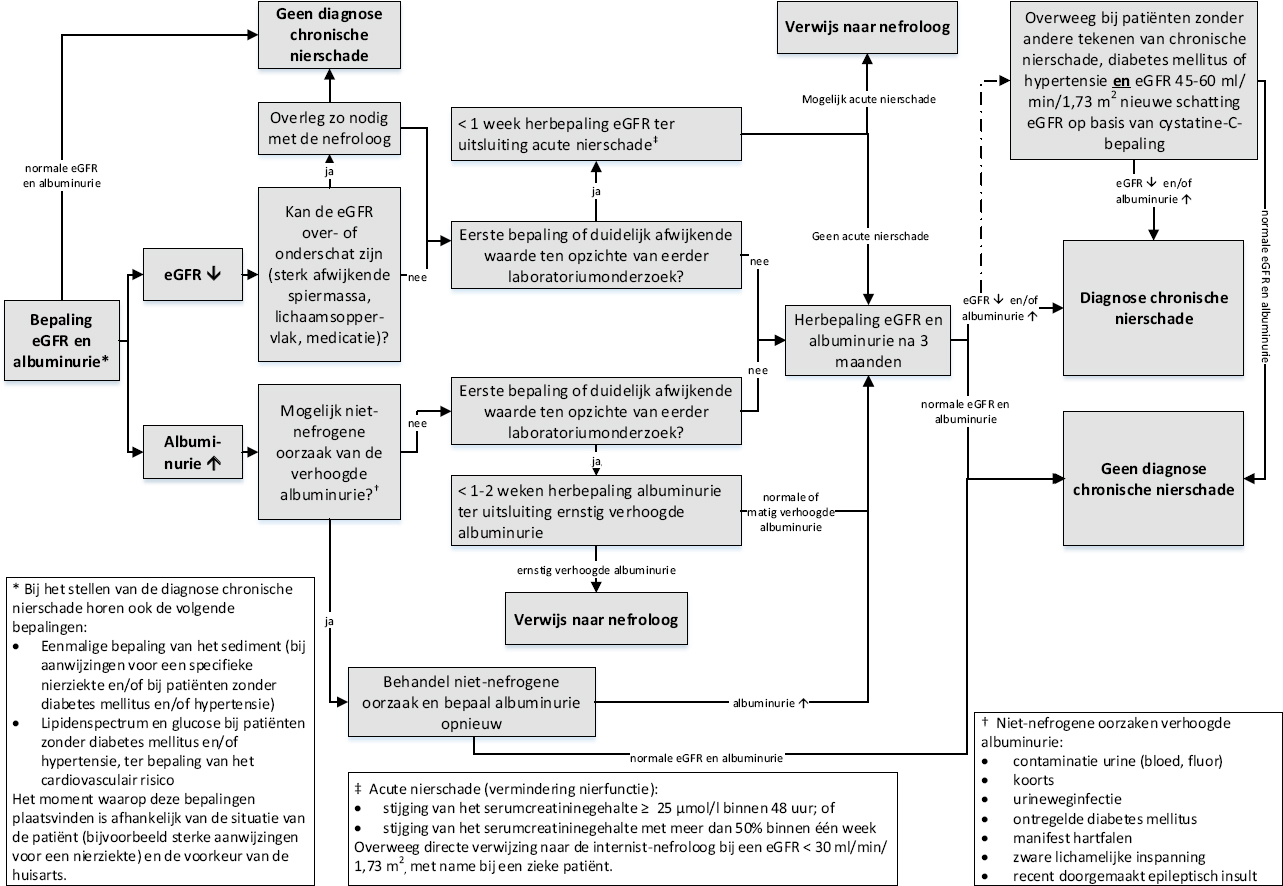
Bepaal de ernst
- Een verlaagde eGFR en een verhoogde albuminurie zijn onafhankelijke risicofactoren en voorspellers voor cardiovasculaire en totale mortaliteit en voor progressie van chronische nierschade en eindstadium nierfalen.
- Het risico op cardiovasculair overlijden bij personen met chronische nierschade ten opzichte van personen zonder chronische nierschade is verhoogd:
- met een factor 1,5 tot 2,2 in geval van chronische nierschade met een mild verhoogd risico (geel in tabel 1)
- met een factor 2,2 tot 4 in geval van chronische nierschade met een matig verhoogd risico (oranje in tabel 1)
- met een factor > 4 in geval van chronische nierschade met een sterk verhoogd risico (rood in tabel 1)
- Voor het risico op het optreden van eindstadium nierfalen is er een verhoging:
- met een factor 4 tot 20 in geval van chronische nierschade met een mild verhoogd risico (geel in tabel 1)
- met een factor 20 tot 80 in geval van chronische nierschade met een matig verhoogd risico (oranje in tabel 1)
- met een factor > 80 in geval van chronische nierschade met een sterk verhoogd risico (rood in tabel 1)
- Het verhoogde cardiovasculaire risico bij patiënten met chronische nierschade is gedeeltelijk te verklaren door de hoge prevalentie van traditionele risicofactoren, zoals hypertensie en diabetes. De associatie tussen een verminderde nierfunctie en een verhoogde albuminurie met het cardiovasculaire risico is echter onafhankelijk van deze traditionele risicofactoren. Dus: niet-traditionele, nierspecifieke mechanismen leveren een aanzienlijke bijdrage aan het cardiovasculaire risico.

Evaluatie
Er zijn 3 mogelijke uitkomsten.
- Er is sprake van acute nierschade. Verwijs bij een abrupte nierfunctiedaling met spoed naar de internist-nefroloog.
- Er is geen sprake van chronische nierschade. De verminderde nierfunctie en/of de verhoogde albuminurie is/zijn het gevolg van een verstorende factor (over- of onderschatting eGFR of niet-nefrogene oorzaak van de verhoogde albuminurie). Overleg bij twijfel (bijvoorbeeld bij een sterk afwijkende spiermassa of een sterk afwijkend lichaamsoppervlak) met de internist-nefroloog in hoeverre de verstorende factor de afwijkende waarde kan verklaren.
- Er is sprake van chronische nierschade bij een verminderde nierfunctie en/of verhoogde albuminurie en/of specifieke sedimentafwijkingen die gedurende ten minste 3 maanden aanwezig zijn.
Wanneer er sprake is van chronische nierschade:
- Bepaal het stadium van de eGFR en de albuminurie aan de hand van tabel 1.
– Er zijn 6 stadia van de nierfunctie en 3 stadia van albuminurie.
– Verwijs patiënten met een ernstig verhoogde albuminurie naar de internist-nefroloog. - De stadia van de eGFR en albuminurie bepalen gezamenlijk het risico op cardiovasculaire schade, progressie van nierschade en mortaliteit.
– Dit risico telt 3 categorieën: mild (geel), matig (oranje) of sterk (rood) verhoogd.
– Bepaal het risico en verwijs patiënten met een sterk verhoogd risico (rood in tabel 1). - Evalueer oorzaken van de chronische nierschade, zoals diabetes mellitus of hypertensie, of medicatie. Overweeg teleconsultatie met de internist-nefroloog bij onvoldoende duidelijkheid over de oorzaak.
- Evalueer het beloop van de nierschade als er eerdere laboratoriumwaarden beschikbaar zijn. Verwijs bij progressie van chronische nierschade.
- Bij patiënten met een beperkte levensverwachting en/of bij uitgebreide comorbiditeit is een afweging van voor- en nadelen van een strikte (medicamenteuze) behandeling noodzakelijk. Zo kan bijvoorbeeld voor patiënten met een levensverwachting < 10 jaar en voor patiënten met een laag cardiovasculair risico een minder strikt beleid worden nagestreefd. Maak deze afweging samen met de patiënt. Het kan betekenen dat ervoor gekozen wordt de patiënt, ondanks een verwijsindicatie, toch onder controle van de huisarts te houden. Bij een verminderde nierfunctie is medicatiebewaking wel altijd aangewezen.
Beleid
De huisarts kan een groot deel van de patiënten zelf begeleiden. Dit betreft in elk geval de patiënten met een:
- eGFR ≥ 30 ml/min/1,73 m2 in combinatie met normale albuminurie
- eGFR ≥ 45 ml/min/1,73 m2 in combinatie met matig verhoogde albuminurie
Voorlichting
Licht voor over:
- de aard en het normale beloop van chronische nierschade
- het verhoogde cardiovasculaire risico
- het belang van een gezonde leefstijl (zie Leefstijladviezen)
- geneesmiddelen die nierschade veroorzaken, met speciale aandacht voor zelfzorgmiddelen (zoals NSAID’s)
- het belang van dosisaanpassing bij bekende en nieuwe medicatie en bij dreigende dehydratie
- het doorgeven van de nierfunctie door de arts aan de apotheker
- de rol die de patiënt zelf heeft om ervoor te zorgen dat diens zorgverleners op de hoogte zijn van de nierfunctie
- de jaarlijkse influenzavaccinatie
- controleafspraken (en de eventuele rol van de praktijkondersteuner en apotheker)
Leefstijladviezen
- Stimuleer om:
- een gezond lichaamsgewicht na te streven (≤ 70 jaar: BMI 20-25 kg/m2 en > 70 jaar: BMI 22-28 kg/m2)
- lichamelijke inspanning te leveren in overeenstemming met adviezen uit de Nederlandse Norm Gezond Bewegen (NNGB)
- met roken te stoppen
- de zoutinname te beperken tot maximaal 6 gram (keukenzout (NaCl)) per dag.
- Zie hiervoor ook de NHG-Zorgmodules Leefstijl
- Het advies over een beperkte zoutinname bestaat uit:
- geen zout toevoegen bij de voedselbereiding
- het gebruik van industrieel bereide voedingsmiddelen beperken of vermijden
- Bij patiënten die bij de huisarts onder controle zijn, is een eiwitbeperkt dieet niet geïndiceerd.
- Overweeg in geval van therapieresistente hypertensie en/of gebruik van een RAS-remmer te verwijzen naar een diëtist voor evaluatie en beperking van de zoutinname. RAS-remmers zijn minder effectief bij hoge zoutinname.
Beleid bij patiënten met dreigende dehydratie
- Instrueer patiënten met chronische nierschade die RAS-remmers, diuretica en/of (ondanks contra-indicatie) NSAID’s gebruiken contact op te nemen met de huisartsenpraktijk in geval van hoge koorts, fors braken of forse diarree.
- Overweeg bij aanwijzingen voor (dreigende) dehydratie controle van de patiënt en aanvullend laboratoriumonderzoek (eGFR, kalium, natrium).
- Overweeg op grond van het klinisch beeld (en eventuele laboratoriumuitslagen) tijdelijk diuretica te staken en de dosering van RAS-remmers te halveren.
- Bij gebruik van NSAID’s: staak deze in elk geval tijdelijk, maar ga ook na of deze geheel gestaakt kunnen worden.
- Bij patiënten met hartfalen kan het staken van RAS-remmers leiden tot afname van de cardiale output. Geadviseerd wordt bij deze patiënten tijdelijk de dosering van diuretica en RAS-remmers te halveren.
- Ook voor andere medicatie geldt dat aanpassing van de medicatie aangewezen kan zijn (zie NHG-Standaard Acute diarree). Metformine kan bijvoorbeeld enkele dagen gestaakt worden vanwege het risico op lactaatacidose.
Vaccinatieadviezen
- De Gezondheidsraad adviseert influenzavaccinatie voor patiënten met chronische nierschade (nierfalen), analoog aan patiënten met diabetes mellitus en COPD. Hierbij is het nut het grootst bij patiënten met chronische nierschade en een matig of sterk verhoogd risico op mortaliteit en morbiditeit (rood en oranje in tabel 1).
- Conform het advies van de Gezondheidsraad bevelen we pneumokokkenvaccinatie bij patiënten met chronische nierschade niet aan.
Medicamenteuze behandeling
Beleid ten aanzien van het verhoogde cardiovasculaire risico
Het cardiovasculaire risico van patiënten met chronische nierschade is verhoogd, vergelijkbaar met dat van patiënten met diabetes mellitus, en dient als zodanig gekwantificeerd te worden.
- Chronische nierschade, risicocategorie rood (zie tabel 1): deze patiënten hebben een zeer hoog cardiovasculair risico (in MDR/NHG-Standaard Cardiovasculair risicomanagement: ernstige chronische nierschade, risicocategorie rood). Medicamenteuze behandeling is meestal aangewezen.
- Chronische nierschade, risicocategorie oranje (zie tabel 1): deze patiënten hebben een hoog cardiovasculair risico (in MDR/NHG-Standaard Cardiovasculair risicomanagement: matige chronische nierschade, risicocategorie oranje). We bevelen aan bij deze patiënten medicamenteuze behandeling te overwegen. In geval van aanvullende risicofactoren, zoals een positieve familieanamnese voor hart- en vaatziekten en psychosociale risicofactoren, kan er sprake zijn van een zeer hoog cardiovasculair risico.
- Chronische nierschade, risicocategorie geel (zie tabel 1): deze patiënten hebben een matig verhoogd cardiovasculair risico, dat geschat kan worden door het SCORE-risico volgens de risicotabel in de MDR/NHG-Standaard Cardiovasculair risicomanagement met 1,5 te vermenigvuldigen (zie NHG-Standaard Cardiovasculair risicomanagement).
Patiënten met chronische nierschade en diabetes mellitus
Voor het beleid bij patiënten met chronische nierschade en diabetes mellitus (streefwaarden HbA1c), zie NHG-Standaard Diabetes mellitus type 2.
Patiënten met chronische nierschade en verhoogde bloeddruk
- Bij patiënten met chronische nierschade gaat veel aandacht naar de behandeling van hypertensie.
- Meet de bloeddruk en stel een verhoogde bloeddruk vast conform de aanbevelingen in de NHG-Standaard Cardiovasculair risicomanagement.
- Behandel patiënten met een bloeddruk ≥ 130/80 mmHg met bloeddrukverlagende therapie. We bevelen medicamenteuze behandeling aan bij patiënten uit risicocategorie rood (zie tabel 1). Overweeg medicamenteuze behandeling bij patiënten met chronische nierschade uit risicocategorie oranje. Schat bij patiënten met chronische nierschade uit risicocategorie geel (zie tabel 1) het cardiovasculaire risico door het SCORE-risico in de MDR/NHG-Standaard Cardiovasculair risicomanagement met 1,5 te vermenigvuldigen. De indicatie voor medicamenteuze behandeling dient op basis van deze SCORE-uitkomst bepaald te worden. De streefwaarde van de bloeddruk is < 130/80 mmHg.
- We bevelen aan samen met de patiënt de streefwaarden voor de bloeddruk te individualiseren, vooral op basis van leeftijd, aard van de nierziekte en comorbiditeit. Zo kan voor patiënten met een levensverwachting < 10 jaar en voor patiënten met een laag cardiovasculair risico een minder strikt beleid worden nagestreefd en voor jonge patiënten met ernstig verhoogde albuminurie of een specifieke nierziekte juist een strikter beleid.
- Wees alert op houdingsafhankelijke duizeligheid en pas zo nodig het beleid aan.
De keuze van het bloeddrukverlagende middel:
- We bevelen behandeling met een RAS-remmer aan bij matig of ernstig verhoogde albuminurie (ACR ≥ 3 mg/mmol).
- Bij het starten van een RAS-remmer bij patiënten met een eGFR < 60 ml/min/1,73 m2 bevelen we aan: controleer na 1-2 weken het serumkalium en de eGFR. Een daling van de eGFR van maximaal 20% is acceptabel.
- Voor de voorkeursmedicatie bij andere comorbide aandoeningen of condities bevelen we aan de NHG-Standaard Cardiovasculair risicomanagement te volgen.
Patiënten met een LDL ≥ 2,6 mmol/l
Bij patiënten met een LDL ≥ 2,6 mmol/l en chronische nierschade uit risicocategorie:
- rood (zie tabel 1): we bevelen behandeling met een statine aan (voor keuze van het middel en de dosering, zie NHG-Standaard Cardiovasculair risicomanagement)
- oranje (zie tabel 1): overweeg behandeling met een statine
Patiënten met bekende hart- en vaatziekten
Voor de indicaties voor het voorschrijven van plaatjesaggregatieremmers in het kader van secundaire preventie bij patiënten met chronische nierschade die ook een hart- en vaatziekte hebben, zie de NHG-Standaarden op het gebied van hart- en vaatziekten.
Controle
De controlefrequentie is afhankelijk van de risicocategorie:
- jaarlijks bij patiënten met een mild verhoogd risico (geel in tabel 1).
- 2 keer per jaar bij patiënten met een matig verhoogd risico (oranje in tabel 1)
- pas de controlemomenten voor monitoring van de nierschade bij patiënten met hypertensie en/of diabetes mellitus in bij de desbetreffende periodieke controle
Controleer (conform individueel zorgplan) en besteed aandacht aan de volgende aspecten:
- mate van nierschade:
- eGFR en albumine-creatinineratio in de urine; geef de actuele eGFR door aan de apotheek
- ga na of er een verandering van het stadium van de nierfunctie of albuminurie is, evalueer eventuele oorzaken hiervan (zoals medicatie, dehydratie of een postrenale oorzaak) en pas zo nodig het beleid aan; verwijs bij progressie.
- cardiovasculair risicoprofiel (inclusief meting van de bloeddruk)
- niet-medicamenteuze adviezen (leefstijladviezen)
- medicatiegebruik (waaronder zelfzorgmiddelen, zoals NSAID’s)
- bij gebruik van een RAS-remmer of diureticum:
- bepaal minimaal jaarlijks tevens de serumkalium- en natriumconcentratie
- bij eventuele bijwerkingen, zoals houdingsafhankelijke duizeligheid; pas zo nodig het beleid aan (zie NHG-Standaard Duizeligheid)
- overweeg (jaarlijkse) medicatiebeoordeling (zie de multidisciplinaire richtlijn Polyfarmacie bij ouderen).
Metabole complicaties
- Regelmatig onderzoek naar metabole complicaties is aangewezen bij patiënten met een sterk verhoogd risico op cardiovasculaire aandoeningen of eindstadium nierfalen, die toch bij de huisarts onder controle zijn (rood in tabel 1). Om deze te diagnosticeren bevelen we aan bij deze patiënten (afhankelijk van de periodieke controles) 2 tot 4 keer per jaar fosfaat, kalium, calcium en hemoglobine te bepalen.
Consultatie en verwijzing
Verwijs naar de internist-nefroloog bij:
- (vermoeden van) acute nierschade
- vermoeden van een onderliggende specifieke nierziekte:
- sedimentafwijkingen
- een bekende auto-immuunziekte, recidiverende pyelonefritis, vesico-ureterale reflux, nefrectomie
- vermoeden van een erfelijke nierziekte of erfelijke nierziekte in de familie
- een ernstig verhoogde albuminurie (zie tabel 1), ACR > 30 mg/mmol
- chronische nierschade met sterk verhoogd risico (rood in tabel 1)
- progressie van chronische nierschade:
- daling van de eGFR van 25% ten opzichte van de 1e meting in de afgelopen 5 jaar, in combinatie met een verslechtering in stadium van de eGFR (zie tabel 1), of
- daling van de eGFR van ten minste 5 ml/min/1,73 m2/jaar, vastgesteld met ten minste 3 metingen
Bijlage 1 Beleid bij chronische nierschade afhankelijk van stadiëring
Dit betreft de stadiëring van chronische nierschade op basis van eGFR en albumine-creatinineratio en de daaraan gekoppelde risicoschatting van cardiovasculaire schade, progressie van nierschade en mortaliteit.
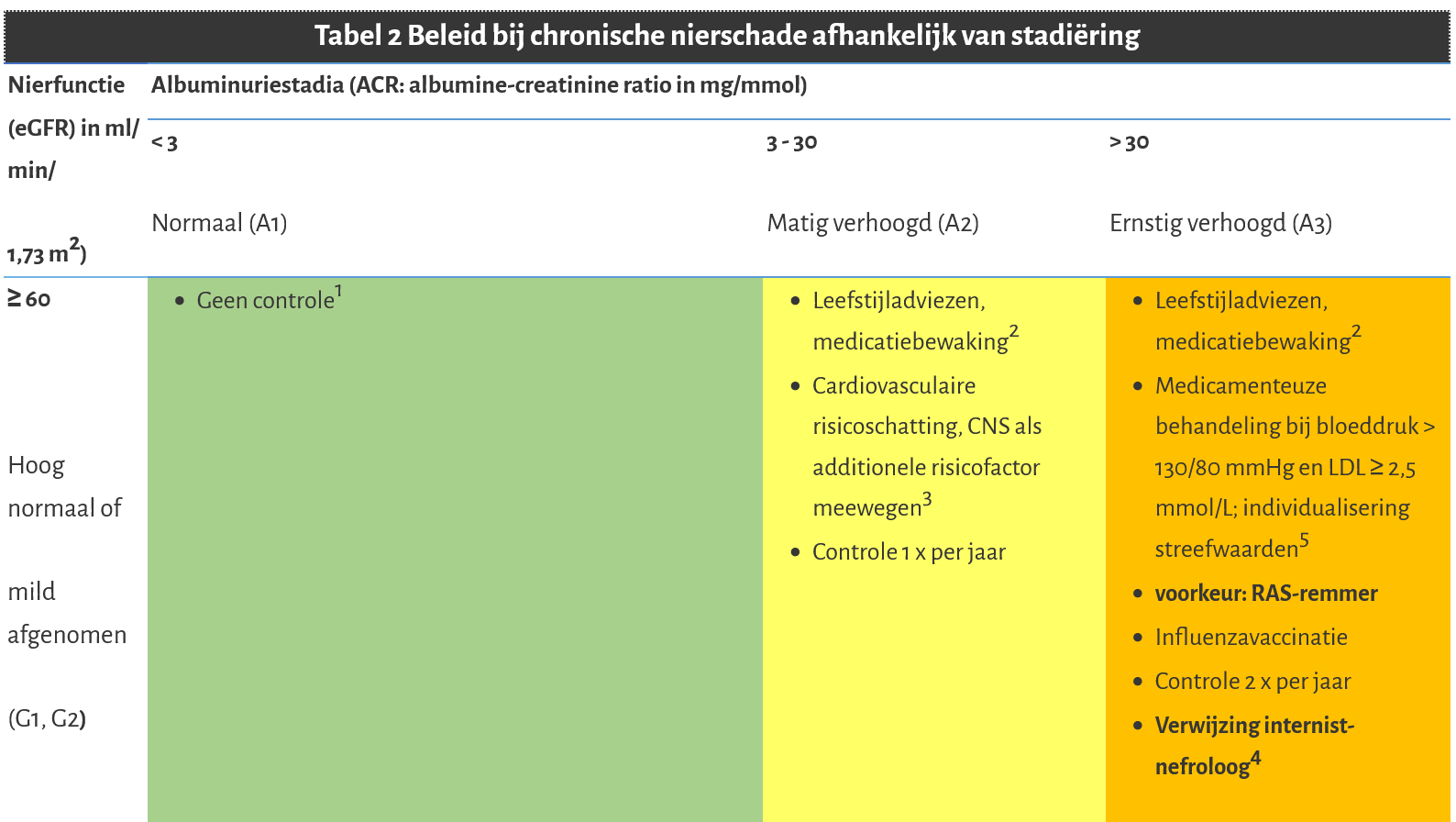
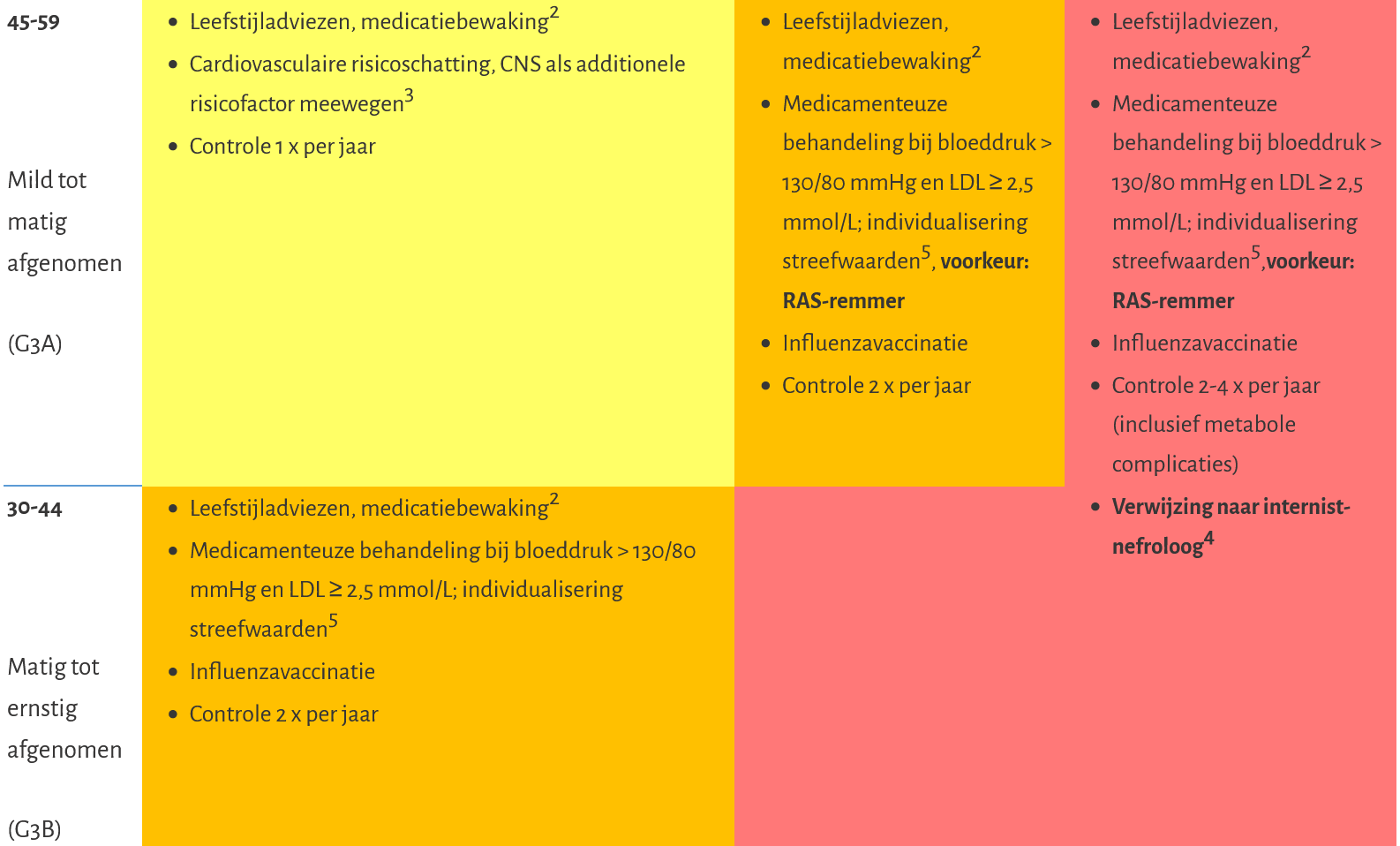
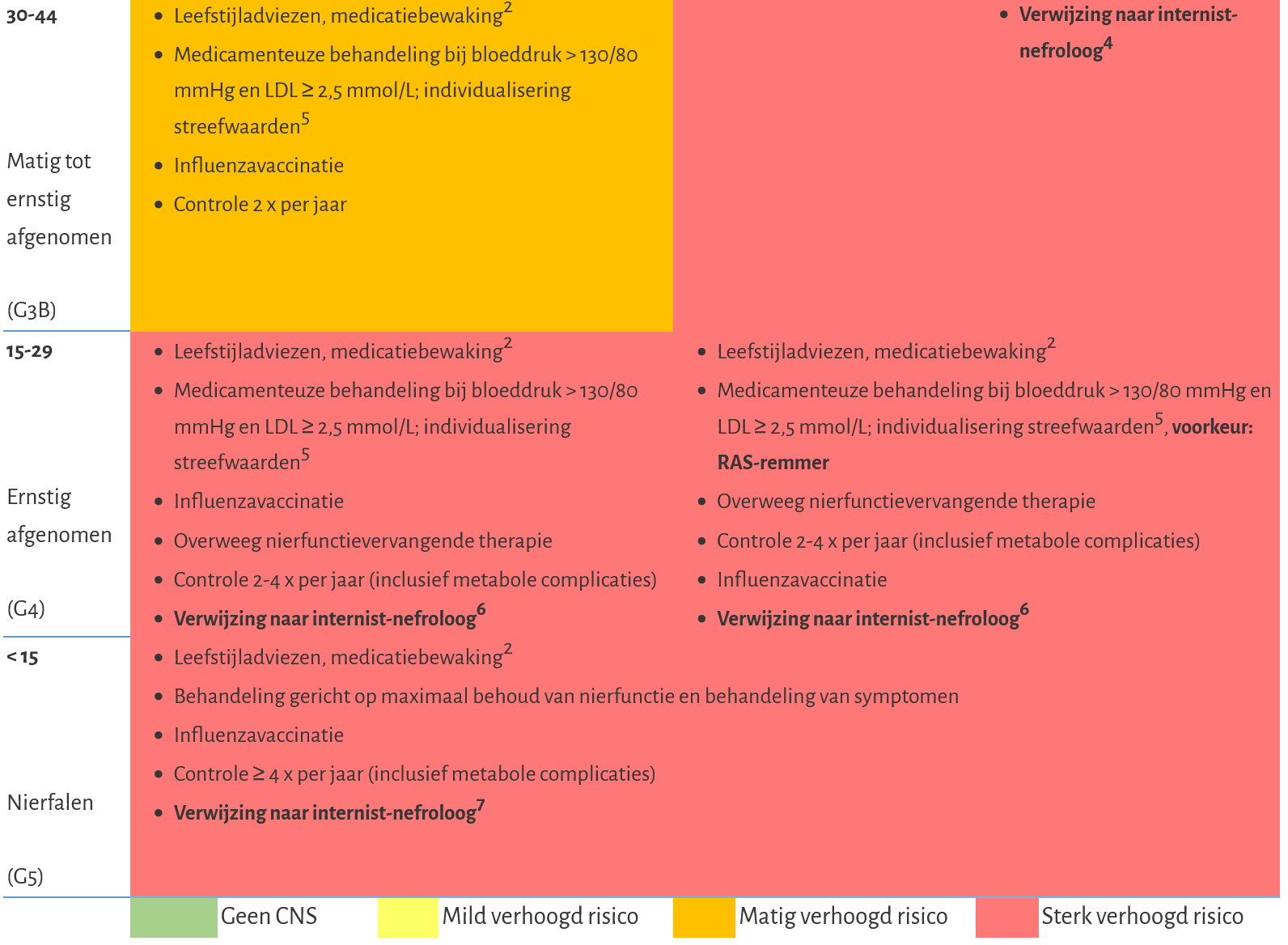

Albuminurie
De albumine/kreatinine ratio is de verhouding tussen de hoeveelheid albumine en de hoeveelheid kreatinine die is uitgescheiden in een urine portie. Met deze bepalingen wordt het risico op het ontwikkelen van een nierziekte of een hart en vaatziekte ingeschat en vervolgd bij met name diabetes patienten en patienten met een hoge bloeddruk (hypertensie).
Albumine is het meest voorkomende eiwit in het bloed. Wanneer de nieren goed functioneren, zal er slechts een heel klein beetje albumine doorlekken naar de urine. Bij nierfalen worden grote hoeveelheden albumine door de nieren doorgelaten in de urine. Al lange tijd voor deze nierschade neemt het verlies van albumine in de urine geleidelijk toe. Dit gebeurt bijvoorbeeld bij diabetes patienten en bij patienten met hypertensie. Wanneer we deze kleine hoeveelheden albumine in de urine kunnen aantonen (microalbuminurie) geeft dit aan dat de nieren mogelijk beschadigd zullen raken. De arts kan dan een behandeling instellen die verdere nierschade zoveel mogelijk voorkomt of uitstelt.
De hoeveelheid albumine wordt vergeleken met de hoeveelheid kreatinine. De hoeveelheid kreatinine is een maat voor de verdunning van de urine. Als er meer gedronken is de periode voor het uitplassen, dan zal de urine meer verdund zijn. Dit is dan te zien aan een lagere kreatinine concentratie. De albumine in de urine is dan dus ook verdund en lager dan je zou denken. Door alle albumine uitslagen te delen door de kreatinine uitslagen, kun je alle uitslagen met elkaar vergelijken, ongeacht hoeveel er gedronken is.
De oorzaak van albuminurie kan worden bepaald aan de hand van de hoeveelheid proteïne die verloren gaat in de urine van een patiënt. Dit wordt vastgesteld door 24-uurs urine van een patiënt te onderzoeken. ‘Normale’ mensen hebben <30 mg albumine in de 24-uurs urine. Bij een albumine uitscheiding van 30 tot 300 mg per dag wordt gesproken van microalbuminurie, bij meer dan 300 mg per dag van macroalbuminurie. Er is ook sprake van microalbuminurie als de albumine/creatinine–ratio bij mannen groter is dan 2,5 of bij vrouwen groter is dan 3,5. Het nefrotisch syndroom resulteert meestal in 3,0 tot 3,5 gram albumine per 24 uur, terwijl er bij het nefritisch syndroom veel minder albuminurie is.
Wat wil de uitslag zeggen?
Een licht verhoogde waarde gedurende enkele maanden betekent dat de nierfunctie al niet meer helemaal optimaal is en er een grotere kans is op het ontwikkelen van een nierziekte. Hierbij is de kans op het ontwikkelen van hart en vaat ziekten (cardiovasculaire aandoeningen) ook verhoogd, vooral bij diabetes patienten.
- Normale (lage) waarden betekenen dat de nierfunctie normaal is.
- Tijdelijk licht verhoogde waarden kunnen worden veroorzaakt door koorts, infecties, training, hoge bloeddruk en verhoogde lipiden (zoals cholesterol).
Oorzaken
- Koorts
- Infecties, bijv. UWI
- Dehydratie
- Recente veel training
- Hoge bloeddruk
- Diverse nieraandoeningen (zoals IgA-nefropathie, lupus nefritis, focale segmentale glomerulosclerose (FSGS) of glomerulonefritis)
- Hartfalen
- Verhoogde lipiden
- Menstruatie
- Diabetes mellitus, zowel type I als type II.
Diagnose
Albuminurie: Van micro-albuminurie wordt gesproken bij:
- een verlies in de urine van 2,5 tot 25 mg albumine/mmol kreatinine bij mannen en 3,5 tot 35 mg albumine/mmol kreatinine bij vrouwen in een willekeurige urineportie, of
- 30 tot 300 mg albumine/dag in een 24-uurs urineverzameling, dan wel
- 20 tot 200 mg/l in een willekeurige portie urine.
Van macro-albuminurie wordt gesproken bij:
- een albumineverlies van meer dan 25 mg albumine/mmol kreatinine bij mannen en meer dan 35 mg albumine/mmol kreatinine bij vrouwen in een willekeurige urineportie, of
- 300 mg albumine/dag in een 24-uurs urineverzameling, dan wel
- 200 mg/l in een willekeurige portie urine.
Bij macro-albuminurie > 300 mg/dag is er door verlies van ook andere eiwitten dan albumine, ten minste een totale eiwituitscheiding van > 500 mg/dag. We spreken dan van proteïnurie.
Beleid
Uw arts zal proberen het eiwitverlies in de urine te verminderen door medicijnen en een (zoutarm) dieet voor te schrijven. Het gaat om medicijnen als ACE-remmers (zoals Enalapril en Lisinopril), A-2 blokkers (zoals Losartan of Valsartan), vaak in combinatie met een plastablet (zoals Hydrochloorthiazide of Furosemide). ACE-remmers en A-2 blokkers zijn bloeddrukverlagende medicijnen die een extra gunstig effect op de nier hebben
Bijlagen
Extra informatie: https://www.thuisarts.nl/nierschade
Referentie: NHG-standaard
