Algemeen
Waterpokken is een kinderziekte met over het hele lichaam jeukende vlekjes, blaasjes en korstjes. Door krabben kunnen de plekjes gaan ontsteken. Bijna iedereen die in Nederland is opgegroeid heeft als kind waterpokken gehad. U kunt het daarna niet nog een keer krijgen. Krijgt u waterpokken pas later, wanneer u volwassen bent of ouder dan 12 jaar? Dan kunt u daar erg ziek van zijn. Naast de huiduitslag kunt u ook longontsteking krijgen.
De kans dat u ernstig ziek wordt tijdens waterpokken is groter:
– als u zwanger bent of
– als uw afweer sterk is verminderd, bijvoorbeeld door medicijnen zoals chemotherapie (bij kanker) of prednison .
Het waterpokkenvirus kan in uw lichaam achterblijven en op latere leeftijd gordelroos veroorzaken.
Symptomen
- Vrij plotseling ontstane rode vlekjes op romp, ledematen en hoofd (kenmerkend ook tussen de hoofdharen), die al na enkele uren via papelvorming kunnen overgaan in blaasjes met helder vocht.
- Na een dag worden de blaasjes troebel en drogen ze in. De ontstane korstjes vallen na 12 weken af.
- Typerend voor de ziekte is dat de verschillende efflorescenties gelijktijdig voorkomen.
- De blaasjes kunnen ook als kleine pijnlijke ulcera in de mond en de keel, en soms op de penis en de vulva voorkomen.
- Veroorzaken vaak jeuk, soms pijn, kan gepaard gaan met algemene ziekteverschijnselen als malaise en koorts.
- Voorafgaand aan het exantheem kan er enkele dagen sprake zijn van koorts en hangerigheid (prodromale fase).
- Na genezing van de huidlaesies blijven soms kleine kratervormige littekens achter, vooral in het gelaat.
Oorzaken
- Het varicellazostervirus (VZV), dat behoort tot de herpesvirussen.
- Besmetting vindt aerogeen plaats, via druppels, en via huidcontact of besmette voorwerpen.
- Bij zwangeren is het mogelijk dat het virus via de placenta de foetus bereikt.
- De incubatieperiode varieert van 10-21 dagen.
- Een waterpokkeninfectie is zeer besmettelijk. De patiënt is besmettelijk vanaf 48 uur (2 dagen) voor het ontstaan van de huidafwijkingen tot het moment dat alle blaasjes zijn ingedroogd. Bij immuuncompetente personen duurt dit tot maximaal 7 dagen na het verschijnen van de blaasjes. De korstjes zijn niet besmettelijk.
- Bij immuungecompromitteerden kan de periode van besmettelijkheid langer duren.
Diagnose
Anamnese
- aard, begin, duur en beloop van de klachten
- lokalisatie van de huiduitslag en ervaren hinder
- koorts of algemeen ziek zijn
- aanwijzingen voor verminderde weerstand (comorbiditeit of gebruik van immunosuppressiva).
- het bestaan van een zwangerschap
- (zelf)medicatie en voorgeschiedenis
- beroep
Lichamelijk onderzoek
- lokalisatie en uitgebreidheid van de laesies
- aard en aspect van de huiduitslag (vlekjes, papels, blaasjes, korstjes, tekenen van (super)infectie)
- mate van ziek zijn (onder andere koorts, tachypneu, hydratietoestand, verlaagd bewustzijn)
Aanvullend onderzoek
- Bij het typische beeld van waterpokken is aanvullend onderzoek niet geïndiceerd.
- In geval van twijfel over het klinische beeld is PCR‐diagnostiek op blaasjesvocht eventueel te overwegen, maar hiervoor is in de huisartsenpraktijk vrijwel nooit een indicatie.
- Voor vrouwen met een kinderwens die voor een preconceptieconsult komen, adviseren we het IgG te bepalen indien de anamnese negatief of twijfelachtig is voor waterpokken. De aanwezigheid van virusspecifieke IgG‐antistoffen tegen waterpokken in serum is bewijzend voor een doorgemaakte infectie
Risicocontact
- Bepaal de aanwezigheid van IgG-antistoffen tegen waterpokken bij zwangeren en immuungecompromitteerden na een risicocontact met een waterpokkenpatiënt in combinatie met een negatieve anamnese voor waterpokken en een nog niet eerder bepaalde serostatus.
Evaluatie
Stel de diagnose waterpokken op grond van het klinische beeld, waarbij de verschillende efflorescenties (vlekjes, papels, blaasjes en korstjes) gelijktijdig voorkomen.
Differentiaaldiagnose
- herpes simplex:
- in groepjes gelegen blaasjes (vesikels) met helder vocht op een erythemateuze ondergrond
- geen gelijktijdig voorkomen van verschillende efflorescenties
- insectenbeten (meestal urticarieel beeld)
- prurigo infantum:
- sterk jeukende papels, soms centraal een blaasje
- acuut ontstaan
- vaak een erythemateuze hof
- op romp en extremiteiten
Beleid
Voorlichting
- Waterpokken is een kinderziekte met over het hele lichaam vlekjes, papels, blaasjes en korstjes.
- Kinderen zijn er meestal niet erg ziek van en de ziekte geneest doorgaans binnen 10 dagen zonder restverschijnselen.
- Besmetting van kinderen binnen het gezin is niet te voorkomen.
- Adviseer de waterpokkenpatiënt om contact te vermijden met personen uit risicogroepen, zoals zwangeren die nog geen waterpokken hebben gehad, of immuungecompromitteerden.
- Algemene maatregelen om verspreiding te voorkomen zijn zinloos, en wering van werk, school of kinderdagverblijf is vanuit volksgezondheidsperspectief niet noodzakelijk. De patiënt is al besmettelijk voordat de huidafwijkingen ontstaan.
- Wering wordt wel geadviseerd voor ziekenhuizen en instellingen waarin bijvoorbeeld familieleden van ernstig zieke, vaak immuungecompromitteerde patiënten verblijven.
- Luchtvaartmaatschappijen weren patiënten met waterpokken in de besmettelijke periode vaak van een vliegreis.
Niet-medicamenteuze behandeling
Adviseer om krabben te vermijden en nagels kort te houden. Soms helpt het om de huid te koelen tegen de jeuk. In Nederland is men bij individuele gevallen van varicella niet meldingsplichtig.
Medicamenteuze behandeling:
Behandeling van jeuk
- Bij hinderlijke jeuk 2-3 keer daags indifferente middelen zoals zinksulfaatvaselinecrème 5 mg/g, carbomeerwatergel 10 mg/g of zinkoxide/talksuspensie 150/150mg/g (synoniem voor lotio alba of zinkoxideschudsel).
- Een alternatief is een verkoelende gel zoals levomentholgel 10 mg/g. Niet bij kinderen < 2 jaar.
- Indien er open wonden zijn, ontraden we producten met talk (zoals de zinkoxide/talksuspensie) of menthol.
- Orale antihistaminica raden we niet aan ter behandeling van jeuk bij waterpokken
Behandeling van impetiginisatie
Bij een bacteriële superinfectie (impetiginisatie) van waterpokken gaat het doorgaans om een infectie met Staphylococcus aureus of Streptococcus pyogenes. Schrijf fusidinezuurcrème 3 dd 20 mg/g gedurende 1 week voor en overweeg behandeling met orale antibiotica bij uitgebreide impetiginisatie of persisterende afwijkingen na 1 week.
Antivirale behandeling
- Voor een ongecompliceerde waterpokkeninfectie bij immuuncompetente kinderen is antivirale behandeling niet geïndiceerd.
- Overweeg orale antivirale behandeling alleen bij immuuncompetente patiënten > 12 jaar met waterpokken die zich binnen 24 uur na het ontstaan van de huidlaesies melden op het spreekuur, omdat dit leidt tot een kortere ziekteduur. Dat antivirale behandeling bij deze groep ook leidt tot vermindering van complicaties, is niet aangetoond.
Medicatie orale antivirale behandeling
Schrijf, als u besluit tot behandeling, valaciclovir of aciclovir voor gedurende 7 dagen in de volgende dosering:
- valaciclovir:
- bij volwassenen: 3 dd 1000 mg
- bij eGFR 30 tot 50 ml/min/1,73 m2: 2 dd 1000 mg
- bij eGFR 10 tot 30 ml/min/1,73 m2: 1 dd 1000 mg
- bij kinderen > 12 jaar: 40 mg/kg per dag in 3 doses (max 3000 mg/dag)
- aciclovir:
- bij volwassenen: 5 dd 800 mg, iedere 4 uur, waarbij de nachtdosering komt te vervallen
- bij eGFR 10 tot 30 ml/min/1,73 m2: 3 dd 800 mg
Intraveneuze antivirale behandeling
Bij patiënten uit andere risicogroepen die waterpokken krijgen en patiënten met complicaties van waterpokken, zoals een varicellapneumonie, is er een indicatie voor intraveneuze antivirale behandeling.
Beloop
Natuurlijk beloop
- Waterpokken kent bij gezonde kinderen over het algemeen een mild en zelflimiterend beloop. Na de genezing trekt het virus zich via de sensibele zenuwbanen terug in sensibele ganglia, waar de cellulaire immuniteit het in bedwang houdt.
- Wanneer de cellulaire immuniteit afneemt, kan het virus weer actief worden en zich verspreiden via de sensibele zenuw naar het bijbehorende dermatoom. Dit resulteert in gordelroos (herpes zoster). Gordelroos komt meestal voor bij ouderen en immuungecompromitteerden.
Complicaties
- Bij 5% van de patiënten treedt een secundaire bacteriële infectie van de blaasjes op, meestal veroorzaakt door Streptococcus pyogenes of Staphylococcus aureus.
- Een varicellapneumonie is zeer zeldzaam en wordt vooral gezien bij volwassenen met waterpokken.
- Andere zeldzame complicaties ten gevolge van waterpokken zijn acute cerebellaire ataxie en encefalitis.
Risicogroepen
- Bij risicogroepen kan waterpokken een ernstig beloop hebben. Het betreft dan vaak immuungecompromitteerden met een ernstige, klinisch relevante immunosuppressie zoals patiënten met een T-celdeficiëntie en patiënten die met cytostatica, een hoge dosering corticosteroïden, of andere immunosuppressiva worden behandeld.
- Gedetailleerdere informatie over groepen met een ernstige, klinische relevante immunosuppressie is te vinden in de tabel Condities van immunosuppressie gerubriceerd naar klinische relevantie over verminderde afweer.
- Andere risicogroepen zijn: zwangeren, en pasgeborenen van wie de moeder vlak voor of na de partus waterpokken heeft gekregen.
- Immuuncompetente patiënten > 12 jaar vormen een aparte risicogroep, omdat waterpokken bij hen vaak ernstiger verloopt en er meer kans is op een varicellapneumonie
Controle
Instrueer de patiënt om contact op te nemen als er sprake is van een waterpokkeninfectie in combinatie met ernstig ziek zijn, een afwijkend beloop (aanhoudende of hernieuwde koorts), of klachten passend bij complicaties zoals tachypneu of neurologische symptomen.
Consultatie en verwijzing
- Verwijs de volgende patiënten naar de 2e
- patiënten met waterpokken die ernstig ziek zijn of complicaties ontwikkelen zoals een pneumonie of een aandoening van het centrale zenuwstelsel
- patiënten met waterpokken met een ernstige klinisch relevante immunosuppressie
- zwangeren met waterpokken
- pasgeborenen van wie de moeder waterpokken heeft ontwikkeld vlak voor of na de partus
- Overleg bij twijfel over de indicatie voor antivirale behandeling (oraal of intraveneus) met de behandelaar in de 2elijn
Bijlagen
Foto’s:
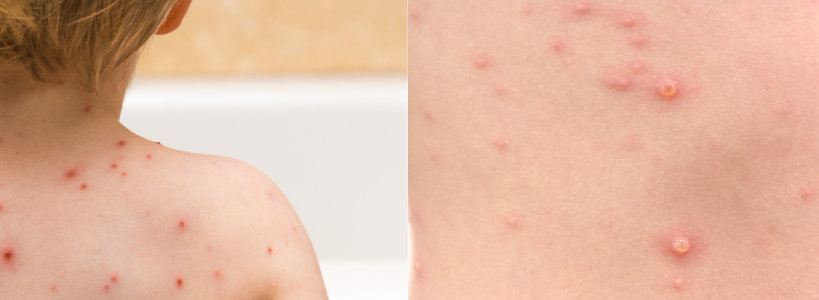
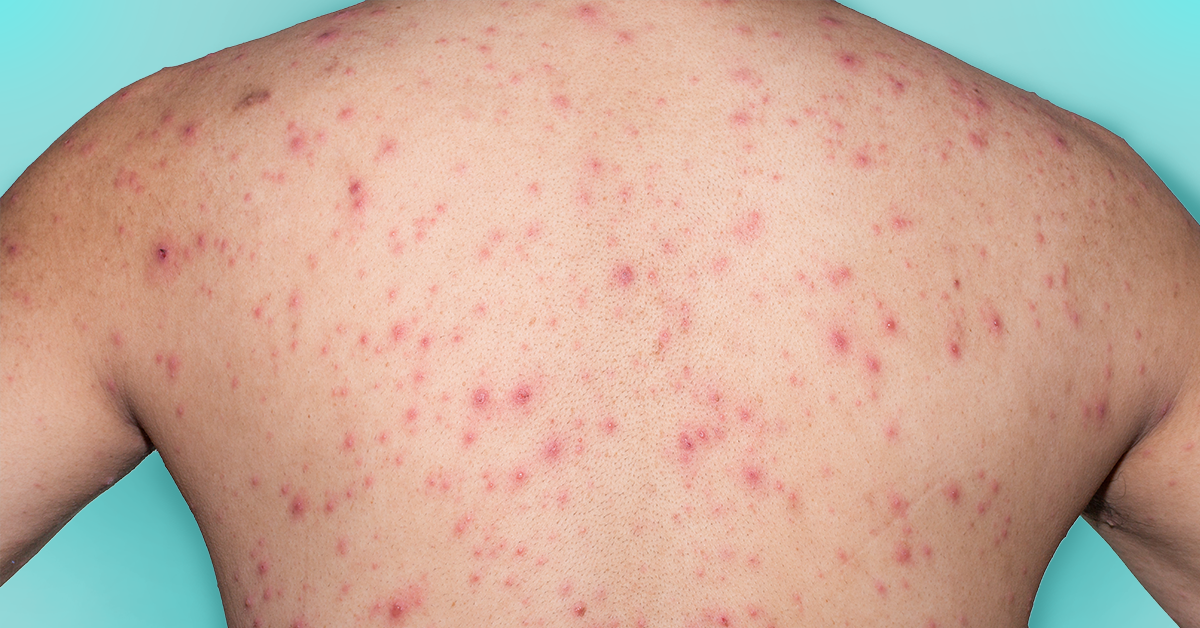
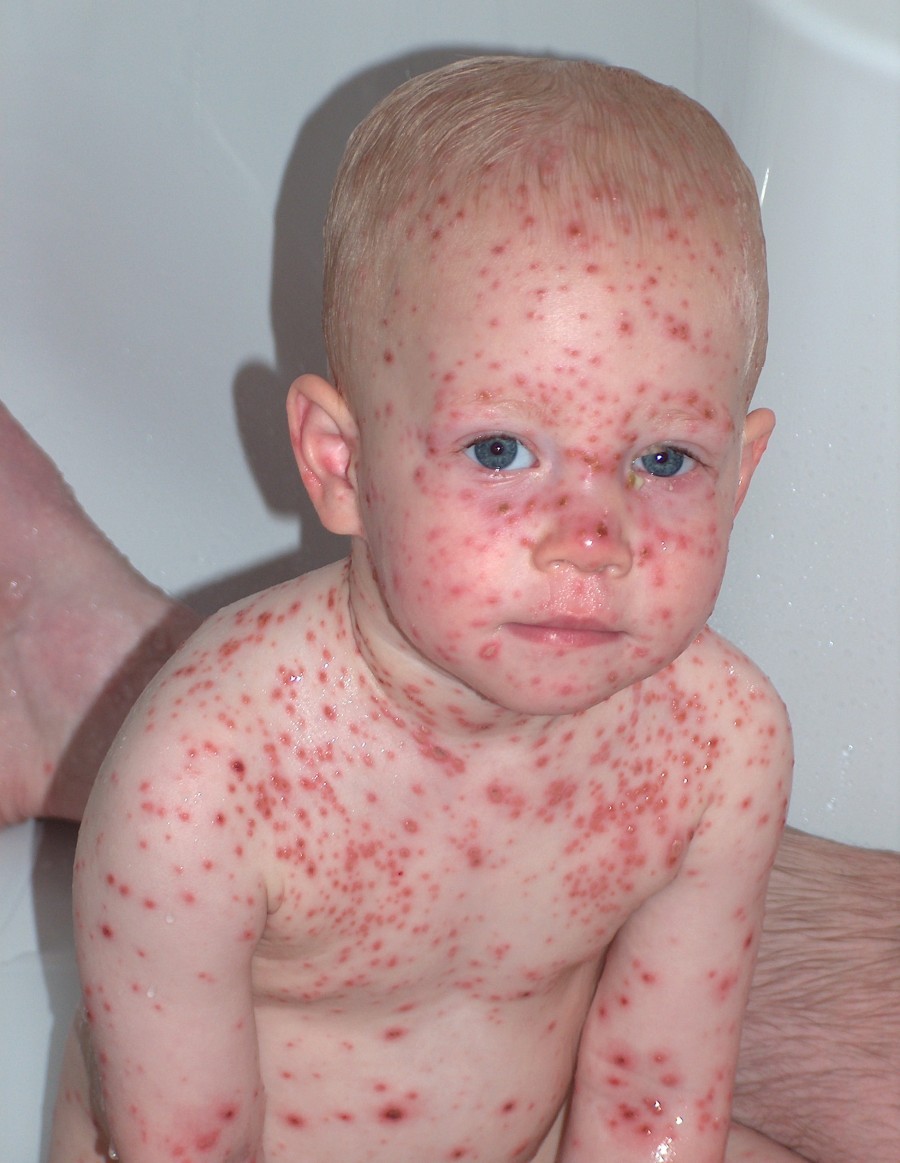
Extra informatie zwangerschap en waterpokken:
Waterpokken in de zwangerschap kan ernstig verlopen.
- U kunt bijvoorbeeld een ernstige longontsteking krijgen.
- Ook is er een heel kleine kans dat uw kind aangeboren afwijkingen door waterpokken krijgt: een beschadiging van de huid, oogafwijkingen, te kleine armen en benen en beschadiging van hersenen en ruggenmerg. Dit heet het Congenitale Varicella Syndroom.
- Van de 100 vrouwen met waterpokken in de zwangerschap krijgen er 5 een te vroeg geboren kind.
- Krijgt u waterpokken tussen de 5 dagen vóór tot 2 dagen na de bevalling? Dan kan uw baby een longontsteking krijgen, een maagdarminfectie, een leverontsteking en/of een hersen(vlies)ontsteking. Dan krijgt uw pasgeborene in het ziekenhuis antistoffen om uw kind tegen waterpokken te beschermen.
Wat kan ik doen om waterpokken in de zwangerschap te voorkomen?
Bent u zwanger en heeft u contact gehad met iemand met waterpokken of met gordelroos? Dan zijn de volgende vragen belangrijk:
- Heeft u ooit waterpokken gehad?
- Of heeft u een inenting tegen waterpokken gehad?
- Heeft binnen uw gezin al eerder een kind waterpokken gehad?
Als u op één (of meer) van deze vragen ‘ja’ kunt zeggen, dan zijn u en uw kind veilig. Er hoeft dan verder niets te gebeuren.
Kunt u geen van deze vragen met ‘ja’ beantwoorden? Of twijfelt u?
Neem dan contact op met uw huisarts (in het weekend met de huisartsenpost).
Er wordt dan dezelfde dag bloedonderzoek gedaan naar antistoffen tegen waterpokken:
- Heeft u antistoffen? Dan zijn u en uw baby beschermd. U kunt dan geen waterpokken krijgen.
- Heeft u geen antistoffen? Dan moet u snel naar het ziekenhuis. Daar krijgt u antistoffen tegen waterpokken. Dit moet liefst zo snel mogelijk binnen 48 uur (tot uiterlijk 96 uur) nadat u contact had met iemand met waterpokken. Hoe eerder u de antistoffen krijgt hoe beter.
Heeft u 5 dagen vóór tot 2 dagen na de bevalling waterpokken gekregen?
Dan moet uw pasgeborene baby met antistoffen tegen waterpokken worden behandeld.
Inenting tegen waterpokken vóór u zwanger wordt
Bent u niet zwanger maar heeft u een kinderwens? En heeft u nooit waterpokken gehad?
Dan kunt u zich vooraf laten inenten (vaccineren) tegen waterpokken. U krijgt 2 prikken met ruim 1 maand ertussen. U betaalt de inenting (het vaccin) zelf.
U krijgt de prikken niet als u zwanger bent. Na de laatste van de 2 waterpokkenprikken moet u nog één maand anticonceptie gebruiken (bijvoorbeeld condooms, de pil of het spiraal). Daarna is het veilig om zwanger te worden.
Bijwerkingen van de inenting tegen waterpokken kunnen zijn:
- roodheid, gevoeligheid en zwelling bij de prikplek, soms wat vlekjes die op waterpokken kunnen lijken.
Referentie: NHG-standaard, thuisarts
